曾對顯影劑過敏不敢做檢查?掌握3大原則,直接換藥比事前吞抗敏藥更安全有效
- 遇到顯影劑過敏不用害怕退縮,最有效的預防方法是請醫師直接更換另一種分子結構的顯影劑,這比事前吞一堆抗敏藥更有實質的保護力。
- 傳統習慣的事前吃類固醇和抗組織胺,保護效果其實沒有大家想像中那麼神。除非是醫師特別評估的高風險狀況,現在已經不再建議把它當作每個人的常規作法。
- 有過嚴重過敏經驗的朋友,強烈建議先找過敏專科醫師做詳細評估測試。把你絕對不能碰的顯影劑名字牢牢記下來,這就是你未來做任何影像檢查最好的護身符。
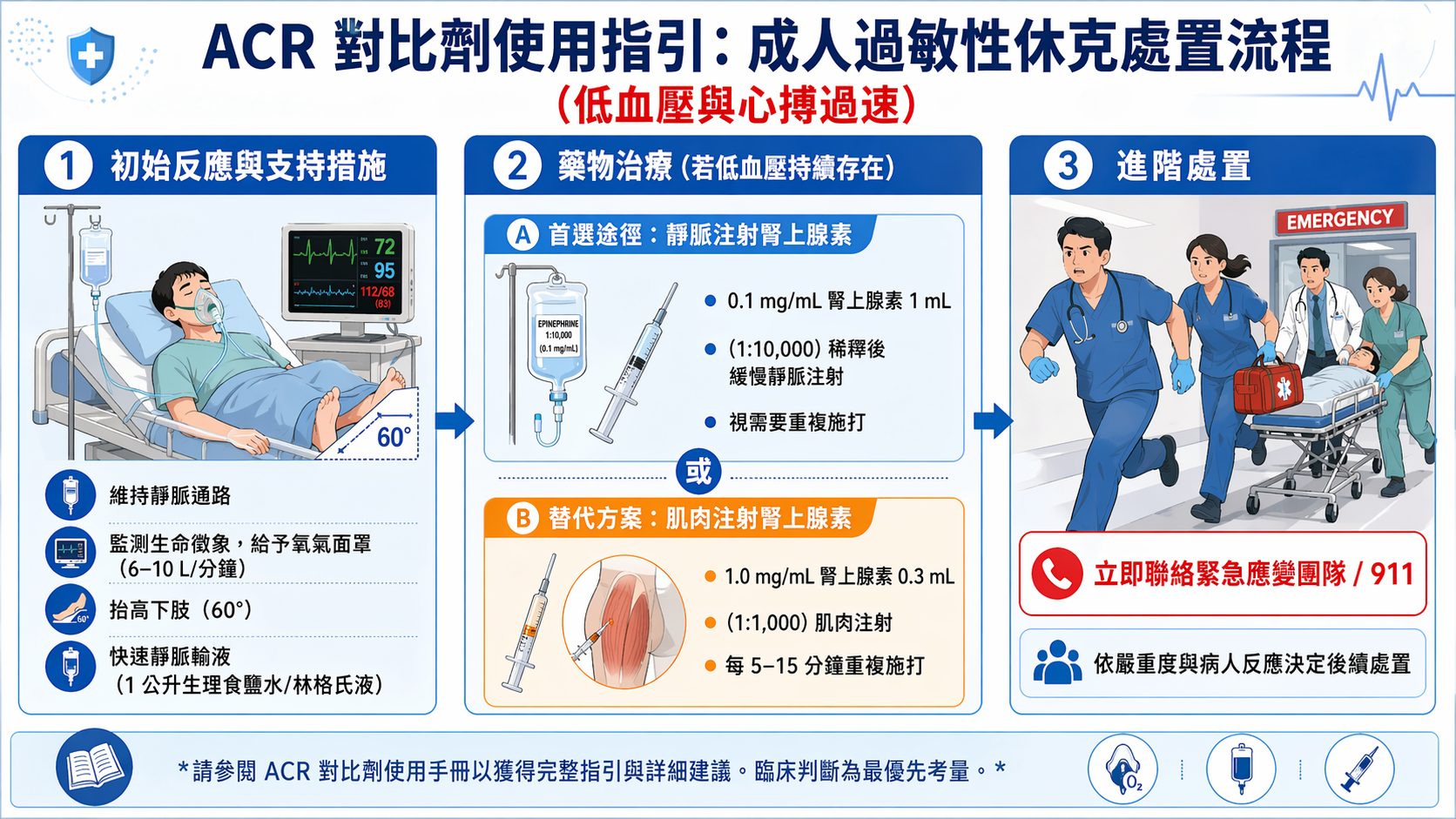
做電腦斷層掃描前,如果曾經對顯影劑有過不良反應,你一定會覺得心裡毛毛的,甚至想放棄檢查。過去大家習慣打針前先吃抗敏藥來壓制症狀,但現在醫學界有了更安全的做法。最新的大型研究證實,直接更換另一種結構的顯影劑,才是預防再次過敏最有效的方法。單靠事前吃藥保護力有限,找出真正適合自己體質的安全藥物,才能安心把身體狀況查得水落石出。

上週二下午的診間外頭下著大雨。王阿姨在女兒的攙扶下慢慢走進來,手裡緊緊攥著一張下週要做的電腦斷層檢查單。她眉頭深鎖,坐下後連包包都沒放下,看起來非常焦慮不安。
原來她五年前做過一次腹部影像檢查。當時打完顯影劑不到十分鐘,她就開始全身起紅疹,甚至覺得喉嚨緊緊的、有點喘不過氣。那次突發狀況把她嚇壞了,急診室的醫師幫她打了抗過敏針才慢慢緩和下來。
現在只要聽到「顯影劑」三個字,她就渾身發抖。女兒在一旁無奈地說,媽媽這幾天為此吃不下也睡不好,一直吵著要取消這次重要的癌症追蹤檢查。拿到檢查單的當下,很多人第一個念頭是:完了,我是不是以後都不能做這種高階影像檢查了?
這種心情完全可以理解。畢竟我們做檢查是為了揪出潛在的疾病,如果過程中反而讓自己陷入未知的危險,任何人一定都會猶豫退縮。很多病患寧願選擇病情被耽誤,也不想再經歷一次那種無法呼吸的恐懼感。
以前遇到這種狀況,很多人以為只要打針前吞兩顆抗敏藥就能解決所有問題。其實醫學觀念一直都在進步,針對這個困擾,我們現在有更好、更安全的應對方式。只要用對策略,你一樣可以安安心心地完成需要的健康檢查,不用再每天提心吊膽。
為什麼打顯影劑會引發過敏反應?
顯影劑就像是讓放射科醫師看清楚體內狀況的強力螢光筆。護理師把這個透明液體打進血管後,它會隨著血液快速流遍全身,讓血管和器官在X光下變得無所遁形。
正常情況下,身體會把它當作短暫路過的過客。檢查一結束,它就會乖乖跟著尿液排出體外,不留痕跡。但有些人的免疫系統比較敏感,會把它誤認為是極度危險的入侵者,立刻啟動激烈的防禦機制。
就像警報器設定太過敏感
想像一下你家裝了一套頂級的防盜系統。本來只有遇到小偷拿鐵鎚破門而入時,警報器才會大聲作響。這套系統如果設定得太過靈敏,可能連一隻流浪貓輕輕走過庭院,警報器都會立刻狂叫個不停。
顯影劑引發過敏,就是身體的免疫防線反應過度了。當免疫系統瘋狂拉響警報,大腦就會下令釋放一堆叫做組織胺的發炎物質。
這些物質會讓全身的血管瞬間擴張,微血管裡的水分也會跟著滲漏到周圍的組織裡。這就是為什麼你的皮膚會開始發紅、起大片疹子,甚至眼皮和嘴唇會腫得像香腸一樣。
就像認錯人的保全人員
我們也可以把體內的免疫細胞想成是一群負責保護身體的盡責保全。這群保全手裡有一份通緝犯的黑名單,只要看到名單上的人就會立刻把對方制伏趕出去。
有些顯影劑的化學結構,剛好長得跟黑名單上的壞人有幾分神似。保全一看到它,根本不管三七二十一,連問都沒問就直接啟動高效烈的攻擊模式。
這時候如果我們只是給保全吃鎮定劑,也就是事前吃抗敏藥,他可能還是會因為警覺性太高而偷偷動手。最聰明的做法其實是換一個長得完全不像壞人的顯影劑,保全認不出它,自然就不會找麻煩了。
研究怎麼說?
關於怎麼預防顯影劑再次引發過敏,全球的醫學專家花了非常多時間做大型研究。這幾年的醫學共識其實有了不小的翻轉,很多舊觀念都被最新的數據打破了。
換藥才是防護的第一道防線
以前我們總覺得,事前吃點類固醇或抗組織胺就能萬無一失。但最近的國際醫學指引明確告訴我們,直接換成另一種不同分子結構的顯影劑,預防再次過敏的效果其實最好[1][2][3][4][5]。
美國的研究團隊分析了大量病患的數據,發現只要換掉原本惹禍的那款藥物,再次發生不舒服的機率就會大幅往下降。這種做法對於那種一打針就立刻不舒服,或是隔了幾天才慢慢起疹子的人,都同樣管用[3][5]。
韓國一項長達十一年的追蹤研究也支持這個觀點。他們發現,更換顯影劑種類可以顯著降低延遲型過敏的復發率[3]。當然,最好是能透過專業的過敏測試,來找出到底哪一款藥物對你最安全。
如果當下沒有足夠的時間做測試,醫師也會根據豐富的臨床經驗,幫你挑選一款化學結構差異最大的替代品來使用[1][4]。這就像是幫顯影劑換了一套完全不同的偽裝,騙過免疫系統的眼睛。
事前吞藥的保護力其實很有限
那以前常說的「事前預防性投藥」還有用嗎?傳統的標準做法是在檢查前的十三小時、七小時跟一小時,分別吃下特定劑量的 prednisone 和 diphenhydramine [8]。
很多病人為了吃這些藥,半夜還要特地設鬧鐘爬起來吞藥丸。但越來越多的醫學證據顯示,這種辛苦的做法保護力其實很有限,還是有不少人乖乖吃完藥照樣全身起紅疹[6][7][9][10]。
美國過敏氣喘與免疫學會就明確建議,除非是遇到極度高風險的狀況,不然不建議把這種事前吃藥當作每個人都要做的常規動作[6][7][11]。把藥當成護身符的觀念,現在需要稍微修正一下了。
如果是很輕微的反應,像是長一點點會癢的蕁麻疹,吃點抗組織胺可能還幫得上忙。但如果是會出現大片斑丘疹的那種嚴重過敏,單靠吃藥幾乎擋不住免疫系統的猛烈攻勢[3][5][12]。
嚴重過敏需要專科醫師介入
如果你曾經發生過很嚴重的過敏反應,像是呼吸困難、氣管痙攣或是血壓突然往下掉,這時候就不能只靠一般門診的簡單評估了。我們通常會強烈建議你轉診給免疫過敏專科醫師,做更詳細的檢查與確認[1][4]。
專科醫師可能會幫你抽血驗一個叫做血清類胰蛋白酶的數值。這個數字可以幫助醫師精準確認當時過敏的真實狀況和嚴重程度,藉此擬定更安全的替代方案。
面對這類高風險的民眾,我們在注射顯影劑時,旁邊一定會備妥完善的急救設備和專業急救人員。把安全網編織到最密,才能確保檢查過程萬無一失[10]。
找出適合你的藥物組合,遠比盲目吞下抗敏藥來得有意義。這也是為什麼現在的醫師在安排掃描檢查前,都會花比較多時間仔細詢問你過去每一次的用藥經驗。
我需要進一步處理嗎?
了解這些最新的醫學觀念後,你可能會想:那我下次要去做電腦斷層時到底該怎麼辦?我幫大家整理了一個簡單明瞭的行動對照表,你可以根據自己的狀況找到對應的解法。
| 指標狀況 | 建議行動 | 適合誰 | 追蹤時間 |
|---|---|---|---|
| 從未對任何顯影劑有過不良反應 | 正常接受檢查,檢查後多喝水幫助藥物排出 | 一般健康民眾 | 檢查後觀察一天即可 |
| 曾經有過輕微起紅疹或發癢經驗 | 主動告知醫師,討論是否更換不同化學結構的顯影劑 | 輕度過敏史的民眾 | 每次安排影像檢查前都要提出 |
| 曾發生呼吸困難、臉部腫脹或大面積皮疹 | 轉診過敏專科,進行過敏原檢測找出安全的替代藥物 | 中重度過敏史的民眾 | 建議在下次需要影像檢查前至少一個月完成評估 |
| 過去一直依賴事前吃抗敏藥才敢做檢查 | 與開單醫師重新討論,評估是否改用「更換顯影劑」的最新策略 | 長期需要影像追蹤的慢性病患 | 安排下一次例行性檢查的門診當下 |
有沒有副作用或風險?
任何醫療行為都伴隨著一定的風險,預防顯影劑過敏的各種策略也不例外。我們來看看這幾個常見的做法,可能會對身體帶來什麼樣的影響。
如果你選擇的是事前吃 prednisone 類固醇或 diphenhydramine 等抗組織胺,這些藥物本身就有明顯的副作用。吃完抗組織胺最直接的感覺就是頭暈、嗜睡,甚至會覺得口乾舌燥、精神沒辦法集中。
類固醇如果在短時間內為了做檢查而大量使用,雖然不至於引發長期的月亮臉或骨質疏鬆,但確實會讓血糖短暫往上飆升。對於本身有糖尿病的朋友來說,這會讓那幾天的血糖管理變得比較辛苦。
至於尋求過敏專科做的皮膚測試,主要風險就是測試當下可能誘發局部的紅腫癢。極少數比較敏感的體質,也可能在測試過程中引發全身性的過敏反應。
這也是為什麼這類專業測試一定要在急救設備齊全的醫療院所進行,絕對不能草率。盲目更換顯影劑也有它的限制存在。
就算換了不同結構的藥物,我們還是沒辦法保證百分之百絕對不會過敏。每個人的體質每天都在微調改變,十年前的安全藥物,現在也不保證絕對萬無一失,還是需要保持警覺。
醫師建議怎麼做?
面對需要打顯影劑的精密檢查,真的不用過度恐慌或直接排斥。只要醫病雙方做好萬全準備,這項影像工具依舊是我們守護健康的超強得力助手。
主動開口是最好的自我防護
看診時,請務必清清楚楚地告訴醫師你過去所有的過敏經驗。不要只簡單說一句「我會過敏」,盡可能試著描述當時最真實、最詳細的症狀。
像是「打了針之後大概隔幾分鐘開始癢」、「有沒有覺得喘不過氣」、「後來有沒有嚴重到去急診室打針處理」。這些看似微小的細節,都能幫我們更精準判斷你的真實風險等級。
檢查前後的生活細節調整
做這類影像檢查的前幾天,盡量保持充足的睡眠品質,讓身體的免疫系統處在相對穩定的狀態。飲食上就吃平常習慣的家常食物就好,不要突然跑去吃從沒吃過的奇特海鮮或強效補品。
打完顯影劑的接下來兩天,多喝水這個動作特別關鍵。充足的水分可以加速藥物從腎臟過濾排泄出去,大幅減少這些化學物質停留在體內作怪的時間。
定期追蹤與做好個人紀錄
如果過敏專科醫師已經幫你測出對哪幾種特定的顯影劑過敏,請一定要把這些藥物的正確英文名字記在手機的備忘錄裡。你也可以寫在一張小卡片上,永遠跟健保卡放在同一個套子裡。
不管你以後搬家去哪裡,或者換去哪家醫院看診,這張過敏清單都是保護你生命安全的一張王牌。身體只要有狀況就隨時向醫護人員回報,千萬不要覺得稍微忍一下就過去了。
如果在檢查完的好幾天內,突然發現皮膚有大片不明原因的紅疹,這時候也要立刻回診讓醫師評估。提早發現延遲型的過敏反應,才是保護自己最安全的做法。
常見誤解澄清
關於顯影劑過敏,門診常常聽到很多病患口耳相傳一些似是而非的說法。我們今天一次把這些流傳已久的迷思徹底解開,讓大家擁有正確的醫學常識。
只要吃海鮮會過敏,打顯影劑就一定也會過敏嗎?
真相:這是一個流傳非常久的錯誤觀念,幾乎每天都有人問。顯影劑裡面雖然含有碘這個成分,但它跟海鮮裡面的碘結構完全不一樣。海鮮過敏通常是對裡面的特定蛋白質產生激烈反應。
對蝦子螃蟹過敏的人,打顯影劑不見得會出事,兩者沒有絕對的關聯。
上次打顯影劑完全沒事,代表我這輩子都不會對它過敏了吧?
真相:我們的免疫系統是活的,會隨著年齡、壓力和身體狀況不斷改變。有時候前面三次打同款顯影劑都好好的,第四次卻突然起了一身紅疹。每次做檢查前該有的謹慎還是要有,打完也要乖乖在檢查室外面坐著觀察二十分鐘再離開。
反正我事前有吞抗敏藥,就能保證這次檢查絕對順利過關?
真相:這項觀念現在被很多大型研究推翻了。正如前面提到的,醫學界現在發現直接換藥的效果遠遠好過事前吃藥。事前吃藥就像給暴躁的免疫系統勉強戴上眼罩,有時候防禦力還是很脆弱,千萬不能把它當作無敵的萬靈丹。
重點整理
- 遇到顯影劑過敏不用害怕退縮,最有效的預防方法是請醫師直接更換另一種分子結構的顯影劑,這比事前吞一堆抗敏藥更有實質的保護力。
- 傳統習慣的事前吃類固醇和抗組織胺,保護效果其實沒有大家想像中那麼神。除非是醫師特別評估的高風險狀況,現在已經不再建議把它當作每個人的常規作法。
- 有過嚴重過敏經驗的朋友,強烈建議先找過敏專科醫師做詳細評估測試。把你絕對不能碰的顯影劑名字牢牢記下來,這就是你未來做任何影像檢查最好的護身符。
參考文獻
- van der Molen AJ, van de Ven AAJM, Vega F, et al. Hypersensitivity Reactions to Contrast Media: Part 2. Prevention of Recurrent Hypersensitivity Reactions in Adults. Updated Guidelines by the ESUR Contrast Media Safety Committee. European Radiology. 2025;:10.1007/s00330-025-11676-0. DOI: 10.1007/s00330-025-11676-0
- McDonald JS, Larson NB, Kolbe AB, et al. Prevention of Allergic-Like Reactions at Repeat CT: Steroid Pretreatment Versus Contrast Material Substitution. Radiology. 2021;301(1):133-140. DOI: 10.1148/radiol.2021210490
- Jeong J, Kim HJ, Kim YC, Yoon SH, Kang HR. Recurrence and Prevention of Non-Immediate Hypersensitivity Reactions to Iodinated Contrast Media: An 11-Year Cohort Study. The Journal of Allergy and Clinical Immunology. In Practice. 2025;:S2213-2198(25)00753-6. DOI: 10.1016/j.jaip.2025.07.042
- Vega F, van der Molen AJ, Ruiz-Calatayud M, et al. Allergological Evaluation of Hypersensitivity Reactions After Administration of Contrast Agents: What the Radiologist Needs to Know. European Journal of Radiology. 2025;190:112194. DOI: 10.1016/j.ejrad.2025.112194
- Cha MJ, Kang DY, Lee W, et al. Hypersensitivity Reactions to Iodinated Contrast Media: A Multicenter Study of 196 081 Patients. Radiology. 2019;293(1):117-124. DOI: 10.1148/radiol.2019190485
- Wang C, Ramsey A, Lang D, et al. Management and Prevention of Hypersensitivity Reactions to Radiocontrast Media: A Consensus Statement From the American College of Radiology and the American Academy of Allergy, Asthma & Immunology. Radiology. 2025;315(2):e240100. DOI: 10.1148/radiol.240100
- Broyles AD, Banerji A, Barmettler S, et al. Practical Guidance for the Evaluation and Management of Drug Hypersensitivity: Specific Drugs. The Journal of Allergy and Clinical Immunology. In Practice. 2020;8(9S):S16-S116. DOI: 10.1016/j.jaip.2020.08.006
- ACR Committee on Drugs and Contrast Media. ACR Manual on Contrast Media 2025. American College of Radiology.
- Greenberger PA, Patterson R, Radin RC. Two Pretreatment Regimens for High-Risk Patients Receiving Radiographic Contrast Media. The Journal of Allergy and Clinical Immunology. 1984;74(4 Pt 1):540-3. DOI: 10.1016/0091-6749(84)90391-9
- Morcos SK, Thomsen HS, Webb JA, Contrast Media Safety Committee of the European Society of Urogenital Radiology. Prevention of Generalized Reactions to Contrast Media: A Consensus Report and Guidelines. European Radiology. 2001;11(9):1720-8. DOI: 10.1007/s003300000778
- Wang C, Ramsey A, Lang D, et al. Management and Prevention of Hypersensitivity Reactions to Radiocontrast Media: A Consensus Statement From the American College of Radiology and the AAAAI. The Journal of Allergy and Clinical Immunology. In Practice. 2025;:S2213-2198(25)00191-6. DOI: 10.1016/j.jaip.2025.01.042
- Park SJ, Kang DY, Sohn KH, et al. Immediate Mild Reactions to CT With Iodinated Contrast Media: Strategy of Contrast Media Readministration Without Corticosteroids. Radiology. 2018;288(3):710-716. DOI: 10.1148/radiol.2018172524
醫療免責聲明
本文內容僅供衛教參考,不構成個人醫療建議、診斷或治療方案。任何健康問題請諮詢您的主治醫師或合格醫療專業人員。博田國際健康管理中心對依據本文內容所做之決定不承擔任何責任。
最後審閱日期:・作者:黃柏誠醫師

