尿酸高痛風發作?單靠飲食控制效果有限,這 3 招降尿酸才有效
- 飲食控制效果有限:身體80%的尿酸是自己製造的,嚴格忌口只能微幅降低數值,無法根治痛風。
- 藥物治療是控制核心:Allopurinol為第一線用藥,目標將尿酸控制在6 mg/dL以下,讓結晶溶解。
- 初期用藥需搭配預防發作:開始降尿酸治療的前3-6個月易誘發急性發作,必須同時服用預防藥物。
痛風發作不只是因為吃太好,長期依賴飲食控制可能讓你錯過治療黃金期。研究證實藥物治療才是關鍵,搭配體重管理與正確用藥,尿酸值低於 6 mg/dL 就能遠離關節變形風險。
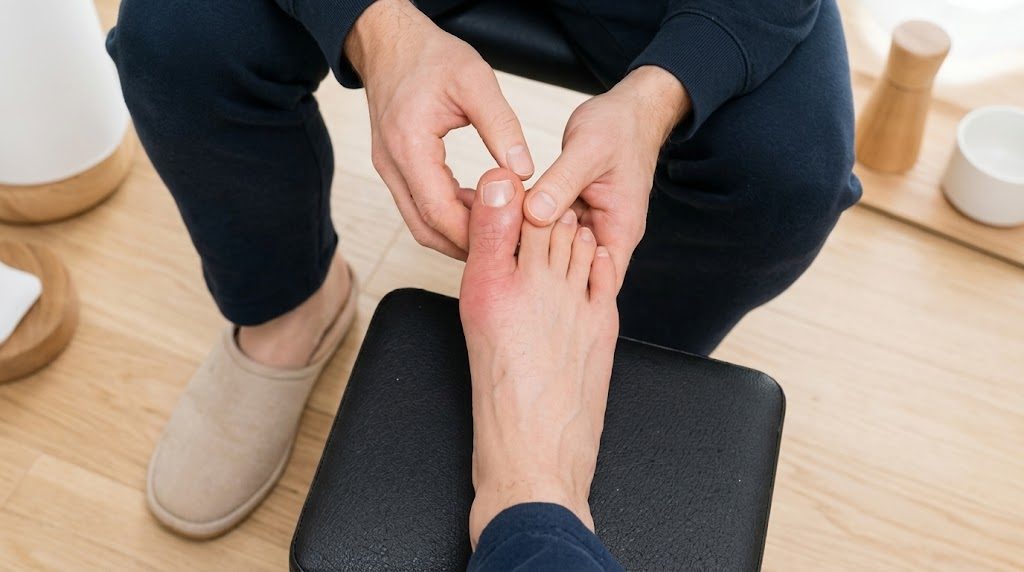
上週診間來了一位四十多歲的陳先生,他是被太太攙扶著進來的。右腳大拇指紅腫得像顆熟透的番茄,連穿拖鞋都痛得齜牙咧嘴。
「醫師,我真的很冤枉。」陳先生坐下來第一句話就充滿無奈,「上次健檢說我尿酸偏高,這半年我海鮮不敢吃、啤酒也不敢喝,連最愛的豆漿都戒了。為什麼昨天半夜還是痛到醒過來?」
看著他滿臉的疑惑與挫折,我能感受到那種「明明很努力卻沒有回報」的無力感。陳先生的狀況,其實是很多痛風患者的縮影。大家拿到健檢報告,看到尿酸紅字,第一個反應通常是:「我是不是吃太好了?
」接著開始嚴格的飲食控制,甚至把自己餓得頭昏眼花。
但這裡有個大家常忽略的事實:身體裡的尿酸,絕大部分是身體自己製造的,只有少部分來自食物。
如果你也像陳先生一樣,明明忌口了卻還是反覆發作,或者每次看到健檢報告上的紅字就覺得心慌,那這篇文章就是為你寫的。我們要聊的是醫學研究告訴我們,真正能幫你把尿酸降下來、不再半夜痛醒的方法,不是那些網路上到處抄來的禁忌清單。
為什麼報告有紅字
要搞懂尿酸為什麼降不下來,我們得先把它想像成家裡的日常狀況。這不需要複雜的醫學名詞,用兩個生活畫面就能看懂。
廚房水槽的比喻
想像你的身體是一個廚房水槽。
水龍頭一直在流水,這是身體每天新陳代謝產生的尿酸,也就是「來源」。水槽底下有個排水孔,負責把水流掉,這是腎臟排泄尿酸的功能,也就是「出口」。
對於大多數尿酸高的人來說,問題通常是底下的排水孔塞住了,排水速度不夠快,不是水龍頭開得太大(吃太多高普林食物)。
當水流進來的速度大於流出去的速度,水槽裡的水位就會越來越高。這時候,就算你把水龍頭關得很小(嚴格忌口),只要排水孔還是塞住的,水位還是很難降到標準線以下。這就是為什麼很多人覺得自己明明吃得很清淡,尿酸卻還是居高不下的原因。
冰糖水的比喻
接著,想像你在泡一杯冰糖水。
尿酸就像是冰糖,血液就像是水。當我們往水裡加糖,一開始糖會溶解看不見。但是,如果糖一直加,或者水太少,糖就會溶不掉,最後沉澱在杯子底部,變成硬硬的結晶。
在身體裡,這些「沉澱的冰糖」就是尿酸結晶。它們最喜歡堆積在關節這種溫度比較低的地方,就像冰糖容易在冷水裡結晶一樣。
一旦這些結晶形成,它們就像埋在關節裡的定時炸彈。只要你稍微喝點酒、熬個夜,或者是突然劇烈運動,這顆炸彈就會爆炸,引起劇烈的紅腫熱痛,也就是痛風發作。我們要做的,不只是不讓新的糖加進去,而且把水裡的糖分降低,讓原本沉澱在杯底的結晶有機會慢慢溶解掉。
研究怎麼說?
很多民眾對於治療痛風或是高尿酸血症,心裡還是比較抗拒吃藥,總希望能靠「天然」的方式改善。但是,根據美國風濕病學會(ACR)和美國內科醫師學會(ACP)等權威機構的臨床指引,單靠生活調整往往是不夠的。
飲食控制真的有效嗎?
這是一個這幾年醫學界不斷修正的觀念。過去我們總告訴病人這個不能吃、那個不能吃。
但最新的研究指出,飲食調整對於降低血中尿酸的效果其實很「溫和」。也就是說,就算你非常嚴格地控制飲食,尿酸值下降的幅度通常也很有限,很難單靠這樣就把數值降到標準目標(6 mg/dL)以下[5]。
甚至有指引提到,目前對於痛風患者的特定飲食療法(例如完全不吃某類食物),證據其實並不足夠。也就是說,特別去吃某種「抗痛風餐」,效果可能跟一般的「健康飲食」(減重、少喝酒)差不多,並沒有比較神奇[1]。
當然,這不代表你可以大吃大喝。攝取過多的紅肉、貝類海鮮、高果糖糖漿飲料以及酒精(特別是啤酒和烈酒),確實會增加風險[1][5]。但重點在於,不要把所有的賭注都壓在飲食控制上,以免耽誤了治療。
藥物才是治療的核心
如果你已經痛風發作過,或者是慢性腎臟病患者合併痛風,藥物治療通常是少不了的。
研究顯示,長期使用降尿酸藥物(ULT)是控制痛風的基石。目前第一線的推薦藥物是 Allopurinol(異嘌呤醇)。這款老藥效果好,甚至對於中重度慢性腎臟病的患者也是首選,只要醫生根據你的腎功能調整劑量,並小心監測,它是相當安全的[2][3]。
我們的目標是將血清尿酸值控制在 6 mg/dL 以下。這個數字很重要,因為只有低於這個濃度,堆積在關節裡的尿酸結晶才會開始溶解,像是把杯底的冰糖慢慢溶掉一樣[2][3]。如果 Allopurinol 不適合你,醫師也可能會考慮使用 Febuxostat 或是其他促進尿酸排出的藥物[2][3]。
剛開始吃藥反而會痛?
這是一個非常重要的觀念,很多病人就是因為不知道這點,剛吃藥就痛風發作,嚇得把藥停掉,從此不敢再看醫生。
研究告訴我們,當你開始服用降尿酸藥物時,因為血中尿酸濃度快速下降,關節裡的結晶會開始鬆動、溶解。這個過程很不穩定,反而容易誘發痛風急性發作[2][3]。
所以,指引強烈建議,在開始降尿酸治療的前 3 到 6 個月,必須同時服用預防發作的藥物(例如秋水仙素、消炎止痛藥或類固醇)。這就像是在拆除炸彈時,要先穿好防爆衣一樣。只要撐過這段「溶晶期」,後面就會海闊天空[2][4]。
減重與共病管理也是解方
除了針對尿酸本身,你的整體健康狀況也會影響尿酸代謝。
針對體重過重或肥胖的人,減重是非常有效的輔助治療。另外,如果你有高血壓或高血脂,某些藥物其實有「附加價值」。例如高血壓藥 Losartan 和降血脂藥 Fenofibrate,在控制原本疾病的同時,也有輕微幫助排出尿酸的效果[3]。
這也是為什麼醫師在開藥時,會需要看你整體的用藥清單。
我需要進一步處理嗎?
拿到健檢報告,或是剛經歷過關節痛,該怎麼判斷下一步?這張表幫你整理好思路。
| 指標狀況 | 身體發生什麼事 | 建議行動 | 適合誰 | 追蹤時間 |
|---|---|---|---|---|
| 尿酸高,但從沒痛過 | 身體裡「糖水」濃了點,但還沒變成「結晶」炸彈。 | 調整生活習慣:多喝水、少喝含糖飲料、體重控制。暫時不需要吃降尿酸藥。 | 健檢意外發現紅字的人 | 每 6-12 個月 |
| 痛風急性發作中 | 關節裡的結晶炸彈爆炸了,正在發炎。 | 先止痛消炎:吃秋水仙素或消炎藥。不要在這個時候突然開始吃降尿酸藥(除非原本就在吃)。 | 腳趾、膝蓋突然紅腫熱痛的人 | 症狀緩解後 2 週 |
| 痛風反覆發作 (一年大於2次) | 關節裡堆滿了結晶,炸彈隨時會爆。 | 長期藥物控制:開始吃降尿酸藥,目標數值 < 6 mg/dL。初期需搭配預防性止痛藥。 | 老病號、已有痛風石的人 | 每 1-3 個月直到達標 |
| 有痛風石 或 腎功能受損 | 結晶已經堆積成石頭,或塞住腎臟。 | 積極藥物治療:這時候單靠飲食絕對不夠,必須長期服藥保護腎臟和關節。 | 慢性腎臟病合併痛風者 | 依醫師指示密切追蹤 |
有沒有副作用或風險?
只要是吃進嘴裡的藥,大家都會擔心副作用,這很正常。
以降尿酸的第一線藥物 Allopurinol 來說,它最讓人擔心的風險是一種罕見但嚴重的過敏反應(嚴重皮膚藥物過敏)。不過,現在台灣的醫療環境已經很進步,醫師在開這個藥之前,通常會評估風險,甚至可以透過基因檢測來篩選高風險族群。只要避開這些風險,它其實是一個便宜又有效的好藥。
另外一類藥物是秋水仙素(Colchicine),這是痛風發作時的神藥,也用來預防發作。它比較常見的副作用是拉肚子或肚子痛[1]。如果你吃了之後開始跑廁所,那通常表示劑量到了臨界點,或是需要減量,記得跟醫師討論,不要自己硬撐。
至於生活型態調整,最大的風險其實是「過度極端」。我看過病人為了降尿酸,不敢吃肉、不敢吃飯,結果營養不良,免疫力下降,反而更容易生病。或是聽信偏方,喝了一堆來路不明的草藥汁,結果尿酸沒降下來,腎臟指數先爆表。
還有一點要注意,雖然維生素 C 被認為可能對降尿酸有那麼一點點幫助,但目前的證據品質還很低,臨床效果也不確定[1]。所以,別以為狂吞維他命 C 就能取代正規治療。
醫師建議怎麼做?
看完上面的說明,你可能已經知道這是一場長期抗戰。具體在生活中該怎麼執行?我有幾個建議。
把水喝夠是基本功
這聽起來很老生常談,但真的很重要。水分足夠,腎臟這個「排水孔」才能順利運作。建議每天至少喝 2000 到 2500 cc 的水。
不用刻意去喝什麼鹼性水或檸檬水,白開水就是最好的溶劑。
減糖比禁肉更重要
很多人不敢吃肉,卻對手搖飲、果汁毫無戒心。含果糖的飲料(高果糖玉米糖漿)是尿酸的大敵,它會加速尿酸的形成[5][6]。如果你真的想透過飲食改善,第一步請先戒掉含糖飲料,這比你斤斤計較那塊豆腐能不能吃有效多了。
藥物治療要有耐心
如果你已經開始吃降尿酸藥物,請把它當成高血壓藥一樣看待——它是用來「保養」你的血管和關節,而不是痛了才吃的止痛藥。
一旦開始治療,我們會希望你能持續一段時間,讓尿酸值穩定在 6 mg/dL 以下。有些病人問我:「醫生,我數值正常了,能不能停藥?」
如果你的生活習慣已經大幅改善,體重也減下來了,或許有機會減量。但大多數時候,為了不讓結晶再次形成,維持低劑量的藥物控制是最保險的做法。只要達標且穩定,飲食限制其實可以放寬,你不需要過著苦行僧般的生活[3][4]。
回診時機要抓準
如果你的健檢報告有紅字,但沒有症狀,半年到一年追蹤一次就好。
如果你正在調整藥物劑量,建議每個月回診驗血,直到數值穩定。這樣醫師才能幫你抓到最適合的藥量,既能達標又不會傷身。
常見誤解澄清
迷思一:痛風不痛了就可以停藥嗎?
真相:不行。不痛只是代表「現在沒有發炎」,不代表關節裡的結晶都溶掉了。擅自停藥,尿酸很快又會升上去,結晶繼續堆積,下次發作會更嚴重,甚至長出痛風石。
迷思二:豆類製品絕對不能吃?
真相:這是舊觀念了。現代研究發現,植物性的普林(如黃豆、豆漿、豆腐)對於痛風的影響其實很小,甚至有保護作用[6]。比起豆腐,你更該擔心的是那杯啤酒和那一盤炸雞。
迷思三:只要尿酸高就一定會痛風?
真相:不一定。大約只有 10% 到 20% 的高尿酸血症患者會發作痛風。如果你的尿酸只是稍微高一點點,完全沒有關節痛的症狀,通常不需要急著吃藥,先調整生活習慣就好。
結語
面對尿酸問題,我們不需要把它當成絕症,也不用為了它犧牲所有的口腹之慾。
把它想像成身體給你的善意提醒,告訴你是時候該調整一下生活步調了。如果是單純的數值偏高,多喝水、少喝糖飲、動一動;如果是已經發作過的痛風,請相信科學,好好配合醫師服藥。
別讓痛風限制了你的行動力。現在就拿起電話預約回診,或是把你手邊那杯含糖飲料換成白開水,這就是對身體最好的第一步。
重點整理
- 飲食控制效果有限:身體80%的尿酸是自己製造的,嚴格忌口只能微幅降低數值,無法根治痛風。
- 藥物治療是控制核心:Allopurinol為第一線用藥,目標將尿酸控制在6 mg/dL以下,讓結晶溶解。
- 初期用藥需搭配預防發作:開始降尿酸治療的前3-6個月易誘發急性發作,必須同時服用預防藥物。
參考文獻
- Qaseem A, Harris RP, Forciea MA, et al. Management of Acute and Recurrent Gout: A Clinical Practice Guideline From the American College of Physicians. Annals of Internal Medicine. 2017;166(1):58-68. DOI: 10.7326/M16-0570
- FitzGerald JD, Dalbeth N, Mikuls T, et al. 2020 American College of Rheumatology Guideline for the Management of Gout. Arthritis & Rheumatology (Hoboken, N.J.). 2020;72(6):879-895. DOI: 10.1002/art.41247
- Dalbeth N, Gosling AL, Gaffo A, Abhishek A. Gout. Lancet (London, England). 2021;397(10287):1843-1855. DOI: 10.1016/S0140-6736(21)00569-9
- Mikuls TR. Gout. The New England Journal of Medicine. 2022;387(20):1877-1887. DOI: 10.1056/NEJMcp2203385
- FitzGerald JD, Dalbeth N, Mikuls T, et al. 2020 American College of Rheumatology Guideline for the Management of Gout. Arthritis Care & Research. 2020;72(6):744-760. DOI: 10.1002/acr.24180
- KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International. 2024;105(4S):S117-S314. DOI: 10.1016/j.kint.2023.10.018
醫療免責聲明
本文內容僅供衛教參考,不構成個人醫療建議、診斷或治療方案。任何健康問題請諮詢您的主治醫師或合格醫療專業人員。博田國際健康管理中心對依據本文內容所做之決定不承擔任何責任。
最後審閱日期:・作者:黃柏誠醫師

