健檢報告 BUN 血清尿素氮出現紅字?醫師解析 4 大異常原因與保養對策
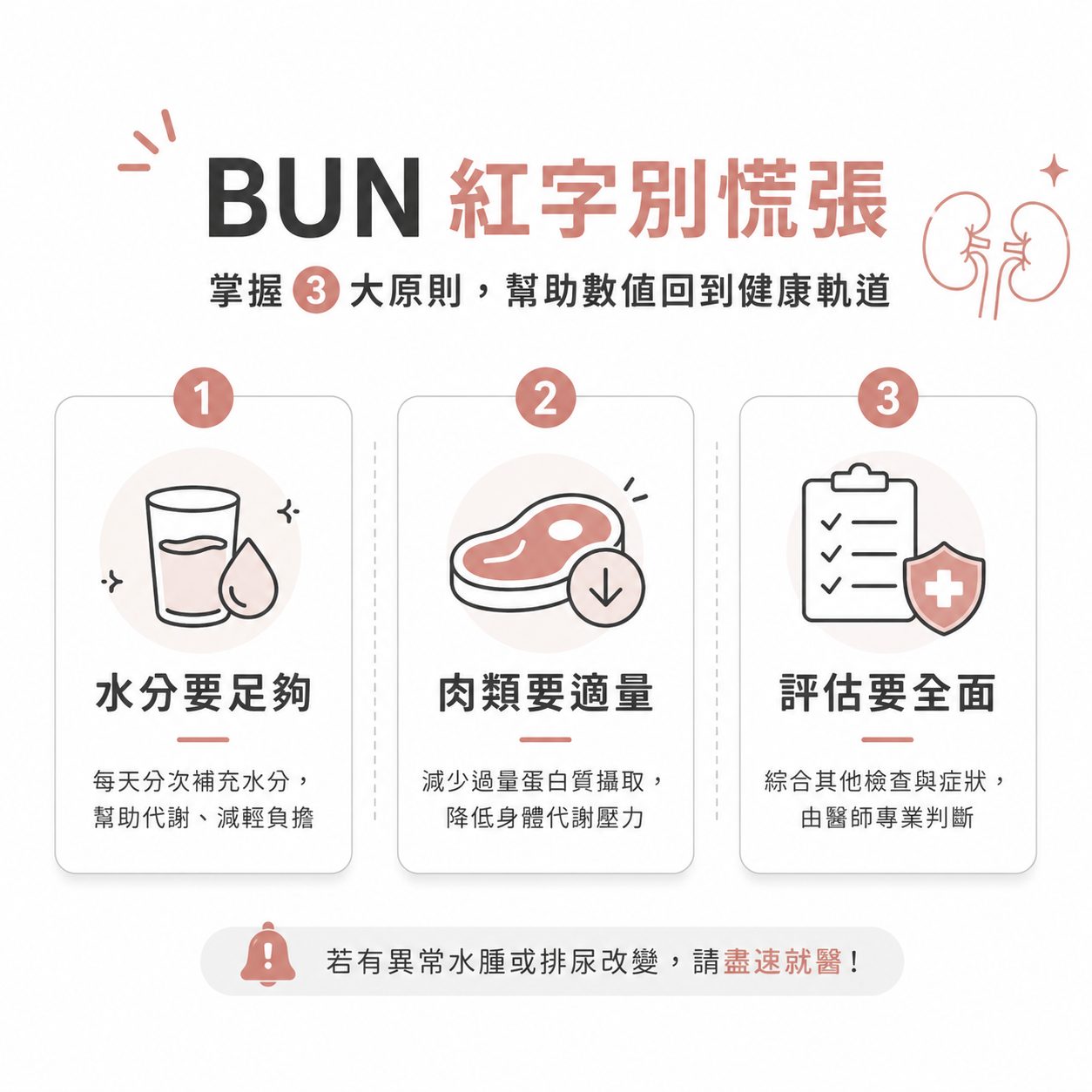
- 單一紅字別恐慌:BUN 數值極度容易受到當天喝水量多寡、以及近期肉類蛋白質吃多少的干擾,先冷靜回想一下近期的生活習慣再做判讀。
- 水分與飲食是首要對策:每天分次補充足夠的水分、適度減少飲食中過量的肉類攝取,是幫助數值恢復正常、減輕器官負擔最基本也是最有效的做法。
- 單一指標不能定生死:評估整體器官健康必須交由醫師搭配肌酸酐、eGFR 與尿液檢查綜合判斷,若伴隨明顯水腫或排尿改變請盡速就醫。
看到 BUN 出現紅字先別慌張!這個數字異常絕對不代表你的腎臟已經敗壞或是面臨洗腎。BUN 是一個非常敏感的數值,很容易受到水喝太少、大魚大肉吃太多等日常習慣影響而短暫飆高。只要身體沒有伴隨嚴重水腫或排尿困難,通常透過多喝水、減少高蛋白飲食就能慢慢恢復正常。找出數字背後真正的原因,才能給身體最正確的幫助。
拿到熱騰騰的年度健康檢查報告,翻開內頁密密麻麻的檢驗數據,目光瞬間停留在那些被標上紅色的異常項目上。你可能一眼就看到「BUN」這個英文縮寫旁邊畫了一個向上的箭頭,甚至數字比旁邊的參考值高出不少。看到報告上這個數字超標,很多人第一個念頭是:我是不是器官壞掉了?以後是不是要面臨洗腎的命運?
先深呼吸,把報告放下,喝口水放輕鬆。雖然這個化驗項目確實掛在「腎功能檢查」的分類底下,但它其實是一個非常容易「隨風搖擺」的調皮數字。只要你前幾天朋友聚餐烤肉吃得比較多、或是工作太忙忘記站起來倒水喝,它可能就會立刻往上跑,給你一個小小的警告。數字亮紅燈,有時候只是身體在跟你抗議最近的生活型態,不見得是器官出現了不可逆的損傷。今天我們就來好好拆解這個數字,看看它背後究竟想傳達什麼樣的健康訊息。
這個指標到底在檢查什麼?
BUN 血清尿素氮,也就是我們常說的腎臟排毒指標之一。要搞懂它為什麼會高,我們得先摸清楚它是怎麼在身體裡面產生的。醫學名詞聽起來很遙遠,我們可以用兩個簡單的生活場景來想像它的運作過程。
蛋白質的資源回收廠
我們每天為了維持體力,會吃進許多肉類、豆腐、雞蛋等富含蛋白質的食物。這些食物進到肚子裡消化吸收後,身體在利用這些營養的過程中,會無可避免地產生一種叫做「氨」的廢物。人體的肝臟這時候就像一個大型的資源回收與加工廠,負責把這些毒性較強的氨,轉化成毒性比較低的「尿素氮」。這個化學轉換過程,醫學上稱為尿素循環[1][2]。也就是說,如果你最近的飲食清單裡塞滿了高蛋白質的食物,這間加工廠產生的廢物總量自然就會跟著暴增。
身體的污水處理廠
這些被肝臟處理好的尿素氮廢物,會慢慢流進血液中,跟著血液循環來到腎臟。腎臟就像是我們身體專屬的高級污水處理廠,裡面有著千千萬萬個微小的過濾器,負責把這些游離在血液中的廢物撈出來,最後混在尿液裡面一起排出體外[1]。假如今天污水處理廠的過濾網被雜質塞住了,或是運送廢物進來的水流變得太小,血液裡面的尿素氮就會因為排不出去而慢慢累積。當我們抽血檢驗時,就會發現這個數值超出了標準範圍。
為什麼數值會亮紅燈?研究怎麼說?
了解了製造和排出的過程,我們就能順藤摸瓜,找出到底是什麼環節出了狀況,讓檢驗報告上的數字變得不漂亮。通常原因可以分為以下幾個面向。
喝水量嚴重不足或身體大缺水
這可以說是門診中最常遇到的烏龍狀況。當你平常水喝得太少,或是因為感冒發燒、腸胃炎狂拉肚子而流失大量水分時,身體整體的血液循環量就會大幅減少。流經腎臟的血液一變少,污水處理廠就沒有足夠的水流動力來運作,廢物自然無法順利被沖刷出去[4]。有時候天氣太熱流了滿身汗卻沒補水,或是本身心臟力量不夠無法把充足的血液打到腎臟,都會造成同樣的結果。這種因為「源頭水量不足」引起的數值升高,只要把水分乖乖補足,數字通常很快就能回到綠燈區間。
飲食吃下太多肉類蛋白質
現在非常流行健身吃高蛋白飲食,或是為了控制體重嘗試生酮飲食,許多人三餐的盤子裡幾乎都是滿滿的雞胸肉和牛排。剛剛我們提過,尿素氮完全是蛋白質代謝後的產物。當你吃進肚子裡的蛋白質數量遠遠超過身體所需,肝臟製造出來的廢物量也會跟著直線飆升。就算腎臟每天火力全開加班處理,也來不及把這滿坑滿谷的廢物全部排掉,抽血檢測的數字當然會居高不下[1]。
藥物影響與特殊生理狀態
人體的數值其實會隨著年紀增長產生一些自然變化。大型的健康數據研究顯示,男性每增加十歲,這個數值大約會微幅上升 0.21 mmol/L,女性則會上升大約 0.28 mmol/L[3]。一般來說,男性的數值也會比女性稍微高一點點。如果是年紀比較大的長輩,他們正常的標準範圍甚至可以放寬一些,不需要完全用年輕人的嚴格標準來檢視[4]。另外,如果你最近剛好受到嚴重的細菌感染、發高燒,或是因為特殊疾病正在服用類固醇類的藥物,身體會加速分解內部的肌肉蛋白質,這同樣會產生大量的廢物,讓數值往上狂飆[1]。
腎臟本身的過濾功能真的生病了
如果仔細檢視過飲食習慣,每天也都喝了足夠的水,身上也沒有服用特殊藥物,我們就要回頭謹慎檢查是不是腎臟本身真的出了狀況。像是突發性的急性腎臟損傷,或是長期累積的慢性腎臟病,都會讓腎臟裡面的微小過濾網硬化或是壞死,導致過濾能力大打折扣[4]。還有一種狀況是腎臟做好了尿液,但是排出去的通道被結石或是腫大的攝護腺給死死塞住了,導致廢物全部逆流回身體裡。這時候就需要醫師安排超音波或是收集尿液來做進一步的詳細確認。
我需要進一步處理嗎?
| 數值範圍 (BUN) | 嚴重程度評估 | 建議採取的行動與對策 | 建議追蹤時間 |
|---|---|---|---|
| 7 – 20 mg/dL | 正常範圍 | 恭喜,目前代謝與過濾功能平衡良好,請繼續保持目前的喝水與飲食習慣。 | 每年例行健檢追蹤即可 |
| 21 – 30 mg/dL | 輕度偏高 | 多半是近期水喝太少、肉吃太多或是過度疲勞引起。不需要過度恐慌。 | 調整作息與飲食後,3 個月後回診抽血 |
| 31 – 50 mg/dL | 中度異常 | 身體可能正在經歷較嚴重的缺水,或是腎臟的過濾網已經開始出現實質的過勞與損傷。 | 需帶著報告掛號家醫科或腎臟科,進一步驗尿 |
| 大於 50 mg/dL | 嚴重警訊 | 體內廢物累積過多,可能伴隨急性的腎臟罷工或是嚴重的泌尿道阻塞,有影響其他器官運作的風險。 | 請立刻至醫療院所就醫,聽從醫師指示安排檢查 |
數字異常,會變成癌症或衰竭嗎?
門診裡,偶爾會有病人拿著檢驗單手抖個不停,覺得出現這個紅字,人生是不是就要變黑白了。其實,單獨看這一個紅字,距離真正的器官衰竭或是癌症,還有著非常遙遠的距離。
這個指標的個性非常敏感,很多腎臟以外的日常小事都會劇烈干擾它。有時候真的只是因為抽血前一天晚上瘋狂熬夜,早上出門前又一口水都沒喝,數字就會偷偷跑出標準線外[1][6]。即使數值真的稍微偏高,也絕對不代表腎臟的結構已經全部壞死,絕大多數的時候,它只是身體發出的一個溫柔提醒,告訴你「嘿,現在體內的水分不夠用了」或者是「最近吃進去的肉真的太多了,工廠處理不完」。
到底什麼情況下我們需要真正提高警覺?請仔細觀察自己的身體變化。如果你發現除了抽血紅字之外,身體還開始出現莫名其妙的嚴重水腫(尤其是按壓小腿前側的皮膚,凹陷下去久久彈不回來)、每天的排尿量出現斷崖式的減少、尿液裡常常有很多細小的泡泡而且沖水沖不散,或是每天都覺得極度疲倦、完全吃不下東西。當這些實質的伴隨症狀出現時,才是身體真的在發出求救訊號,請務必立刻掛號找醫師報到,不要自己在家胡思亂想。
醫師建議的逆轉對策
既然清楚了數值升高的來龍去脈,我們該怎麼在日常生活中幫助數字慢慢回到安全的綠燈區間呢?
聰明啟動水資源管理
充足的水分是腎臟運作時最好的幫手。一般健康的成年人,如果沒有被醫師特別限制水分的攝取,每天應該要喝足自己體重乘上 30 到 40 毫升的水。舉例來說,一個體重 60 公斤的人,一天大約需要喝下 1800 到 2400 毫升的水。請把喝水變成一種規律的習慣,千萬不要等到嘴巴極度乾渴了才拿大杯子猛灌。每次喝個兩三百毫升,分次慢慢喝,讓身體能平穩地吸收水分,腎臟也才能有穩定且持續的水流來過濾血液中的廢物。
重新檢視餐盤裡的蛋白質比例
靜下心來回想一下你最近一兩週的飲食內容,是不是每一餐都有大塊的排骨、炸雞腿或是厚切牛排?如果發現肉類佔據了餐盤的大半江山,請稍微踩個煞車。試著減少紅肉的攝取頻率,把空間讓給新鮮的蔬菜和全穀雜糧。如果還是需要補充蛋白質,可以多選擇植物性的優質來源,像是傳統豆腐、無糖豆漿,或是負擔相對較輕的白肉(例如魚肉和去皮雞肉)。均衡適量的飲食不但能大大減輕肝臟加工廠的壓力,也能讓下游的腎臟好好喘口氣。
避免隨意吞服未經處方的藥物
市面上有些隨手可得的強效止痛藥,或是標榜各種神奇功效卻來路不明的保健食品、草藥丸,其實都暗藏著傷害微血管與過濾網的風險。如果你的健康檢查數值已經在及格邊緣徘徊,身體不舒服時請直接尋求專業醫師的協助。看診時主動告知醫師你近期的檢驗狀況,醫師就能幫你避開那些可能造成負擔的藥物,挑選對身體最溫和的治療方式。
常見誤解澄清
迷思:如果我的 BUN 數值漂漂亮亮地落在正常範圍內,就代表我的腎臟完美無缺、絕對健康嗎?
真相:這可不一定。它其實是一個相對遲鈍且容易被掩蓋的指標。當腎臟真正的過濾功能(也就是報告上的另一個指標 eGFR)已經開始偷偷往下降時,BUN 可能因為你最近剛好水喝得比較多、或是吃得比較清淡,而穩穩地停留在正常範圍裡面,製造出天下太平的假象[6]。所以我們在評估整體的腎臟健康時,絕對不能只看這單一數字,必須搭配肌酸酐(Creatinine)以及常規的尿液檢查一起綜合評估,才能看清身體的全貌。
迷思:網路上說把 BUN 拿來除以肌酸酐,如果算出來的比例大於 20,就絕對只是身體缺水,不用擔心腎臟問題?
真相:以前的確有這種簡單的粗略分法,認為這個大於 20 的比例可以用來快速分辨是單純缺水還是腎臟本身壞掉[6][7]。但是,近期的許多大型醫療數據庫研究發現,這個算法其實沒有想像中那麼準確。研究發現,大約有一半真正面臨急性腎臟損傷的病患,他們算出來的比例依然會大於 20,而且這群比例較高的病人,後續的整體健康風險反而更大[8][9]。現在的醫師為了安全起見,通常不會只依賴這個簡單的除法,而是會進一步去檢驗尿液裡的鈉離子濃度或尿素排泄率,來做出更精準且安全的醫療判斷[10][11]。
重點整理
- 單一紅字別恐慌:BUN 數值極度容易受到當天喝水量多寡、以及近期肉類蛋白質吃多少的干擾,先冷靜回想一下近期的生活習慣再做判讀。
- 水分與飲食是首要對策:每天分次補充足夠的水分、適度減少飲食中過量的肉類攝取,是幫助數值恢復正常、減輕器官負擔最基本也是最有效的做法。
- 單一指標不能定生死:評估整體器官健康必須交由醫師搭配肌酸酐、eGFR 與尿液檢查綜合判斷,若伴隨明顯水腫或排尿改變請盡速就醫。
參考文獻
- Wang H, Ran J, Jiang T. Urea. Sub-Cellular Biochemistry. 2014;73:7-29. DOI: 10.1007/978-94-017-9343-8_2
- National Library of Medicine (MedlinePlus). BUN (Blood Urea Nitrogen).
- Liu Q, Wang Y, Chen Z, Guo X, Lv Y. Age- And Sex-Specific Reference Intervals for Blood Urea Nitrogen in Chinese General Population. Scientific Reports. 2021;11(1):10058. DOI: 10.1038/s41598-021-89565-x
- Bowker LK, Briggs RS, Gallagher PJ, Robertson DR. Raised Blood Urea in the Elderly: A Clinical and Pathological Study. Postgraduate Medical Journal. 1992;68(797):174-9. DOI: 10.1136/pgmj.68.797.174
- Jurado R, Mattix H. The Decreased Serum Urea Nitrogen–Creatinine Ratio. Archives of Internal Medicine. 1998 Dec 7-21;158(22):2509-11. DOI: 10.1001/archinte.158.22.2509
- Baum N, Dichoso CC, Carlton CE. Blood Urea Nitrogen and Serum Creatinine. Physiology and Interpretations. Urology. 1975;5(5):583-8. DOI: 10.1016/0090-4295(75)90105-3
- Dornfeld L, Narins RG. Pre- And Postoperative Renal Failure. The Urologic Clinics of North America. 1976;3(2):363-77.
- Manoeuvrier G, Bach-Ngohou K, Batard E, Masson D, Trewick D. Diagnostic Performance of Serum Blood Urea Nitrogen to Creatinine Ratio for Distinguishing Prerenal From Intrinsic Acute Kidney Injury in the Emergency Department. BMC Nephrology. 2017;18(1):173. DOI: 10.1186/s12882-017-0591-9
- Uchino S, Bellomo R, Goldsmith D. The Meaning of the Blood Urea Nitrogen/Creatinine Ratio in Acute Kidney Injury. Clinical Kidney Journal. 2012;5(2):187-191. DOI: 10.1093/ckj/sfs013
- Miller TR, Anderson RJ, Linas SL, et al. Urinary Diagnostic Indices in Acute Renal Failure: A Prospective Study. Annals of Internal Medicine. 1978;89(1):47-50. DOI: 10.7326/0003-4819-89-1-47
- Carvounis CP, Nisar S, Guro-Razuman S. Significance of the Fractional Excretion of Urea in the Differential Diagnosis of Acute Renal Failure. Kidney International. 2002;62(6):2223-9. DOI: 10.1046/j.1523-1755.2002.00683.x
- Witting M, Kuo D. Screening With Blood Urea Nitrogen Before Intravenous Contrast. The American Journal of Emergency Medicine. 2003;21(6):494-6. DOI: 10.1016/s0735-6757(03)00160-8
- Deng T, Wu D, Liu SS, et al. Association of Blood Urea Nitrogen With 28-Day Mortality in Critically Ill Patients: A Multi-Center Retrospective Study Based on the eICU Collaborative Research Database. PloS One. 2025;20(1):e0317315. DOI: 10.1371/journal.pone.0317315
- Gaudry S, Hajage D, Martin-Lefevre L, et al. Comparison of Two Delayed Strategies for Renal Replacement Therapy Initiation for Severe Acute Kidney Injury (AKIKI 2): A Multicentre, Open-Label, Randomised, Controlled Trial. Lancet (London, England). 2021;397(10281):1293-1300. DOI: 10.1016/S0140-6736(21)00350-0
- Testani JM, Cappola TP, Brensinger CM, Shannon RP, Kimmel SE. Interaction Between Loop Diuretic-Associated Mortality and Blood Urea Nitrogen Concentration in Chronic Heart Failure. Journal of the American College of Cardiology. 2011;58(4):375-82. DOI: 10.1016/j.jacc.2011.01.052
醫療免責聲明
本文內容僅供衛教參考,不構成個人醫療建議、診斷或治療方案。任何健康問題請諮詢您的主治醫師或合格醫療專業人員。博田國際健康管理中心對依據本文內容所做之決定不承擔任何責任。
最後審閱日期:2026 年 4 月 30 日・作者:黃柏誠醫師

