尿糖紅字就是糖尿病嗎?搞懂「180」警戒線,3 步驟找出真正原因
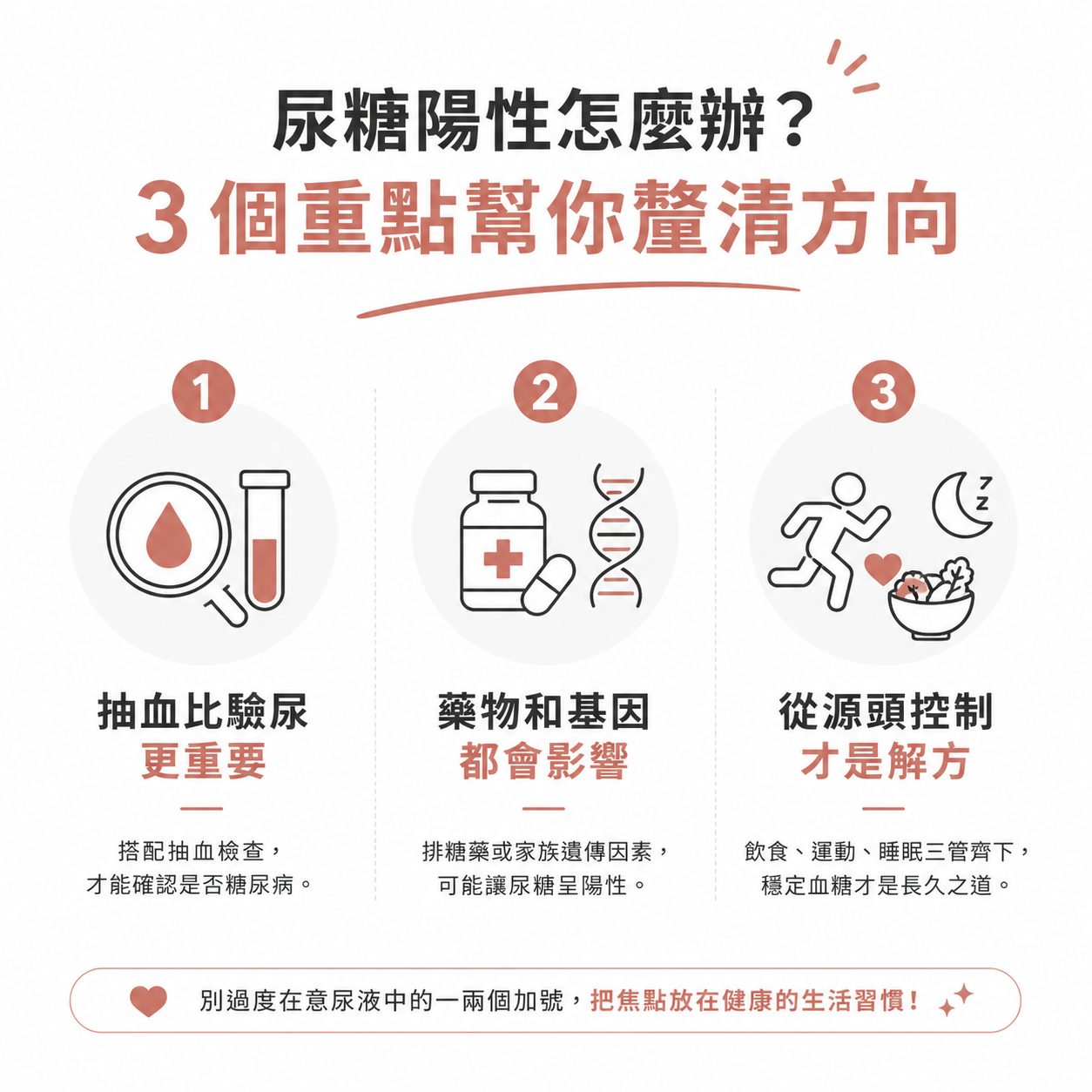
- 抽血比驗尿更重要:尿糖只是一個初步的警告信號,必須搭配抽血檢查空腹血糖或是糖化血色素,才能確認到底是不是糖尿病。
- 藥物與基因都會影響:如果你正在吃 SGLT2 排糖藥,或是家族有遺傳性的腎性糖尿,尿糖出現陽性是正常現象,大可不必驚慌。
- 從源頭控制才是解方:不要過度在意尿液裡的一兩個加號,把焦點放回日常的飲食控制、規律運動和充足睡眠,讓血糖保持穩定才是最長遠的健康之道。
看到尿液檢查單上的尿糖出現「+」號,千萬別自己嚇自己。尿液中有糖分,絕對不代表你一定得了糖尿病。只要搞懂腎臟的「180」攔截門檻,配合抽血檢查血糖數值,就能揪出真正的原因。多數情況下只要調整飲食與作息就能改善,遺傳性的腎性糖尿甚至完全不需要治療。先安頓好心情,跟著這篇文章一步步確認你的身體狀況。
拿到熱騰騰的健檢報告,翻到尿液檢查那一頁,赫然發現 Glucosuria(尿糖,也就是尿液中的葡萄糖)旁邊標了一個紅色的加號。很多人腦海中立刻浮現各種可怕的聯想:我是不是得了糖尿病?我的腎臟是不是壞掉了?後半輩子難道要一直吃藥?
別慌張,先深呼吸。在門診,經常遇到帶著報告跑來,眉頭深鎖、語氣充滿焦慮的病人。大家看到「糖」跑到尿液裡,直覺反應都是身體哪裡出了大問題。其實,尿液檢查就像是身體的初階警報器,它負責提醒我們某個環節可能超載了。
這個指標背後真正的意義,並不是要宣告你得了什麼絕症。它更像是一個線索,指引我們去追查血液中的糖分濃度,或者是評估腎臟的過濾系統是不是暫時在罷工。查明原因後,大部分的情況都有非常明確的解決方案。今天我們就來好好破解這個紅字背後隱藏的身體密碼。
這個指標到底在檢查什麼?
你知道尿液是怎麼產生的嗎?血液流經腎臟時,腎臟會把血液裡面的廢物和多餘的水分過濾出來,變成尿液排出體外。在過濾的過程中,有一些對身體非常有用的營養素,比如葡萄糖,也會跟著跑出來。
這時候,腎臟裡面有一群非常勤奮的員工,醫學上稱為 SGLT2(Sodium-glucose cotransporter-2 鈉-葡萄糖共同運輸蛋白-2,也就是腎臟裡的糖分回收員)。他們會把這些珍貴的糖分重新抓回血液裡[1]。正常情況下,尿液裡面幾乎不應該有任何糖分。我們可以把這個精密的過程想像成兩個生活情境。
資源回收場的輸送帶
想像腎臟是一個大型的資源回收場,血液就像是載滿各種物品的卡車。當卡車把東西倒在輸送帶上時,裡面混著沒有用的垃圾,也有非常有價值的黃金(葡萄糖)。
站在輸送帶旁邊的員工(SGLT2 回收員),任務就是把所有的黃金都撿回來,放回金庫(血液)裡。如果黃金實在太多,員工根本來不及撿,多出來的黃金就會順著輸送帶掉進垃圾堆裡。這就是我們在尿液中測到糖分的原因。
水壩的洩洪道
我們也可以把腎臟想成一座水壩,血液中的血糖濃度就是水位。這座水壩有一個安全警戒線,大約是血糖值落在 180 到 200 mg/dL 左右[1]。
只要水位在這個警戒線以下,水壩都能安穩地把水儲存起來。一旦上游突然下起傾盆大雨(吃太多甜食或糖尿病),導致水位暴漲超過了這個高度。水壩為了保護整體結構安全,就必須打開洩洪道,讓多餘的糖分隨著尿液流出去。這就是為什麼尿糖數值會亮紅燈的根本機轉。
為什麼數值會亮紅燈?研究怎麼說?
了解了腎臟處理糖分的機制後,你一定會想問:那到底是什麼原因,讓我的尿液裡出現了糖分?醫學研究把這些原因分成幾個主要類型。
血液裡的糖分真的太多了(糖尿病)
這是最常見的一種情況。就像前面提到的水壩比喻,當你本身的胰島素分泌不足,或是身體對胰島素產生阻抗,血液裡面的糖分就會一路飆升。當血糖濃度超過了腎臟能處理的極限,多出來的糖分自然就會溢流到尿液裡面[1][3][4]。
這也是為什麼大家一聽到尿糖,就會立刻聯想到糖尿病。如果是這個原因造成的異常,通常還會伴隨多喝、多尿、體重減輕等症狀。只要把血糖控制下來,尿液裡的糖分自然就會消失。
吃了特殊的藥物讓糖分排出來
有些時候,尿糖出現紅字絕對不算壞事,這其實是醫師刻意安排的結果。近年來,有一類非常熱門的糖尿病藥物叫做 SGLT2 抑制劑(像是可拿糖、福適佳等)。
這類藥物非常聰明。它直接叫腎臟裡的「糖分回收員」強制休假,讓身體裡多餘的糖分不要回收,直接從尿液排出去。每天大約可以排出 40 到 100 克的糖分[5][6][7]。如果你正在服用這類藥物,尿糖檢查出現陽性是非常正常的現象,代表藥物正在你的體內努力工作。
腎臟的回收員天生就比較少(腎性糖尿)
有一種情況叫做「家族性腎性糖尿」。這群人的血糖完全正常,也沒有糖尿病,但他們的尿液裡卻一直有糖分。研究發現,這是因為他們負責製造 SGLT2 回收員的基因(SLC5A2 或 HNF1A)出現了突變[4][8][9]。
白話來說,就是站在輸送帶旁邊撿黃金的員工天生比別人少。即使黃金數量不多,還是會有漏網之魚掉進尿液裡。這種狀況通常是遺傳的,對身體沒有太大的不良影響,多數人一輩子都不會有任何不舒服,預後非常良好[9][10]。
飲食或維生素的短暫干擾
有時候紅字只是一場美麗的誤會。健檢前如果你吃了一頓極度豐盛、充滿高糖分的大餐,暫時性的血糖飆高可能會讓尿糖短暫出現陽性[3]。另外,如果你最近吃了大量的維他命 C,也可能會干擾傳統尿液試紙的化學反應,造成檢查結果不準確[3]。醫師在判讀報告時,通常會特別詢問你最近的飲食狀況來排除這個可能性。
我需要進一步處理嗎?
| 數值範圍(狀況) | 嚴重程度 | 建議行動 | 追蹤時間 |
|---|---|---|---|
| 尿糖陽性 + 抽血血糖正常 | 輕微 | 可能是藥物影響、短暫飲食干擾或遺傳性腎性糖尿。請帶著平常吃的藥單給醫師確認。 | 3-6 個月後複檢 |
| 尿糖陽性 + 抽血血糖超標 | 中重度 | 很高機率是糖尿病引起。必須進一步抽血檢查糖化血色素(HbA1c)來確診[13]。 | 盡快安排門診就醫 |
| 伴隨泡泡尿、血尿或水腫 | 中度 | 腎臟可能有其他實質性的損傷(如急性間質性腎炎或范可尼氏症候群)。需做詳細腎功能檢查[1][4][11]。 | 1-2 週內就醫 |
| 懷孕期間出現尿糖 | 中度 | 可能是妊娠糖尿病的徵兆。會影響胎兒發育,必須嚴格控制[3]。 | 依產檢時間密集追蹤 |
數字異常,會變成癌症或衰竭嗎?
在診間坐下來,很多人的第一句話就是:「醫生,我這個紅字一直放著不管,以後會不會變成尿毒症去洗腎?還是會長出腫瘤?」
這是一個很真實的恐懼。從「尿液出現糖分」到「器官衰竭」,中間其實還隔著十萬八千里。單純的尿糖異常,完全不是癌症的警訊,也不會直接導致腎臟壞死。如果你的抽血血糖完全正常,最終被診斷為遺傳性的腎性糖尿,那麼這個狀態對你的健康幾乎沒有威脅。除了少數人可能容易引發泌尿道感染之外,多數人都可以維持正常的生活品質[9][11]。
真正會傷害腎臟的,是背後那個遲遲不處理的「高血糖」。如果尿糖是因為糖尿病引起的,長期泡在糖水裡的血管和腎臟細胞的確會慢慢受損。這是一個長達數年、甚至數十年的慢性過程。只要現在開始面對,積極把血糖控制好,就能及時踩住煞車。
倘若你除了尿糖之外,還伴隨了異常疲倦、不明原因發燒,或是尿液顏色變成像可樂一樣的深色,這暗示著腎臟可能有急性的發炎反應[11]。碰到這種極端情況就絕對不能拖延,必須立刻找醫師報到。
醫師建議的逆轉對策
想要讓報告上的紅字消失,我們要把專注力放在穩定血液中的糖分。以下是幾個可以在日常生活中輕鬆實踐的改變。
飲食紅綠燈:懂得挑選好燃料
我們的身體就像一台汽車,吃進去的食物就是燃料。多選擇富含膳食纖維的蔬菜、全穀雜糧(像是燕麥、糙米)。這些食物消化速度慢,血糖上升的幅度就會很平緩,不會給腎臟帶來突如其來的壓力。
同時,絕對要避開那些會讓血糖像搭雲霄飛車一樣飆升的精緻糖類。像是手搖飲裡面的果糖、蛋糕、麵包等。這類食物會瞬間塞爆你的血液,讓腎臟的回收員根本來不及處理,最後全部滿溢到尿液裡。
生活作息:給身體修復的時間
熬夜和長期的心理壓力,會讓身體分泌過多的壓力荷爾蒙(例如皮質醇)。這些荷爾蒙會強迫身體把儲存的糖分釋放到血液裡備戰,無形中增加了血糖的濃度。每天盡量保持七到八小時的睡眠,找到讓自己放鬆的方法,對於穩定身體的代謝運作非常有幫助。
運動習慣:消耗多餘的庫存
運動是消耗血液中游離糖分最天然、也最有效的方法。當你的肌肉開始活動,它就會自動把血液裡面的葡萄糖吸進去當作能量用掉。不需要一開始就去報名健身房或挑戰馬拉松,只要每天吃飽飯後,花個十五到二十分鐘去公園散步,走到微微出汗的程度,就能有效降低餐後血糖的飆升。
常見誤解澄清
買測尿液的試紙在家天天量,就可以監控糖尿病嗎?
真相:這是一個非常過時的觀念。美國糖尿病學會(ADA)已經明確建議,不應該用尿糖來當作監控糖尿病的主要工具[2]。尿液裡的糖分完全不能準確反映你現在血液裡到底有多少糖[2]。它沒辦法告訴你低血糖的狀況,而且只能反映出你上一次排尿到現在這段時間的「平均值」[2]。現在的糖尿病照護,早就已經全面改用監測血液血糖或是連續血糖監測儀器了[2]。
多喝水把尿液稀釋,再去檢查尿糖就會過關了吧?
真相:這完全是掩耳盜鈴的做法。大量喝水確實可以讓尿液看起來變淡,但如果你的血糖依舊超標,腎臟還是會持續把糖分排出來。健檢的目的只在於真實反映身體的狀況,就算交出一張完美的假成績單也沒有任何意義。用這種方式騙過檢查,只會錯失及早發現問題的黃金時機。
重點整理
- 抽血比驗尿更重要:尿糖只是一個初步的警告信號,必須搭配抽血檢查空腹血糖或是糖化血色素,才能確認到底是不是糖尿病。
- 藥物與基因都會影響:如果你正在吃 SGLT2 排糖藥,或是家族有遺傳性的腎性糖尿,尿糖出現陽性是正常現象,大可不必驚慌。
- 從源頭控制才是解方:不要過度在意尿液裡的一兩個加號,把焦點放回日常的飲食控制、規律運動和充足睡眠,讓血糖保持穩定才是最長遠的健康之道。
參考文獻
- Hitzeman N, Greer D, Carpio E. Office-Based Urinalysis: A Comprehensive Review. American Family Physician. 2022;106(1):27-35B.
- Sacks DB, Arnold M, Bakris GL, et al. Guidelines and Recommendations for Laboratory Analysis in the Diagnosis and Management of Diabetes Mellitus. Diabetes Care. 2023;46(10):e151-e199. DOI: 10.2337/dci23-0036
- National Library of Medicine (MedlinePlus). Glucose in Urine Test.
- Sankarasubbaiyan S, Cooper C, Heilig CW. Identification of a Novel Form of Renal Glucosuria With Overexcretion of Arginine, Carnosine, and Taurine. American Journal of Kidney Diseases. 2001;37(5):1039-43. DOI: 10.1016/s0272-6386(05)80021-6
- Kittipibul V, Cox ZL, Chesdachai S, et al. Genitourinary Tract Infections in Patients Taking SGLT2 Inhibitors: JACC Review Topic of the Week. Journal of the American College of Cardiology. 2024;83(16):1568-1578. DOI: 10.1016/j.jacc.2024.01.040
- Cherney DZ, Odutayo A, Aronson R, Ezekowitz J, Parker JD. Sodium Glucose Cotransporter-2 Inhibition and Cardiorenal Protection: JACC Review Topic of the Week. Journal of the American College of Cardiology. 2019;74(20):2511-2524. DOI: 10.1016/j.jacc.2019.09.022
- Brown E, Heerspink HJL, Cuthbertson DJ, Wilding JPH. SGLT2 Inhibitors and GLP-1 Receptor Agonists: Established and Emerging Indications. Lancet (London, England). 2021;398(10296):262-276. DOI: 10.1016/S0140-6736(21)00536-5
- Gong S, Guo J, Han X, et al. Clinical and Genetic Features of Patients With Type 2 Diabetes and Renal Glycosuria. The Journal of Clinical Endocrinology and Metabolism. 2017;102(5):1548-1556. DOI: 10.1210/jc.2016-2332
- Santer R, Calado J. Familial Renal Glucosuria and SGLT2: From a Mendelian Trait to a Therapeutic Target. Clinical Journal of the American Society of Nephrology. 2010;5(1):133-41. DOI: 10.2215/CJN.04010609
- Ottosson-Laakso E, Tuomi T, Forsén B, et al. Influence of Familial Renal Glycosuria Due to Mutations in the SLC5A2 Gene on Changes in Glucose Tolerance Over Time. PloS One. 2016;11(1):e0146114. DOI: 10.1371/journal.pone.0146114
- Limsuwat C, Prabhakar SS. Reversible Renal Glycosuria in Acute Interstitial Nephritis. The American Journal of the Medical Sciences. 2012;344(3):245-7. DOI: 10.1097/MAJ.0b013e318254bd71
- Gu X, Chen M, Xu Y, Wang Y. Acquired Renal Glucosuria in an Undifferentiated Connective Tissue Disease Patient With a SLC5A2 Heterozygous Mutation: A Case Report. Medicine. 2018;97(50):e13664. DOI: 10.1097/MD.0000000000013664
- Kalyani RR, Neumiller JJ, Maruthur NM, Wexler DJ. Diagnosis and Treatment of Type 2 Diabetes in Adults. JAMA. 2025;334(11):984-1002. DOI: 10.1001/jama.2025.5956
- Urakami T, Yoda M, Yoshida K, et al. Renal Glucosuria in Schoolchildren: Clinical Characteristics. Pediatrics International. 2018;60(1):35-40. DOI: 10.1111/ped.13456
醫療免責聲明
本文內容僅供衛教參考,不構成個人醫療建議、診斷或治療方案。任何健康問題請諮詢您的主治醫師或合格醫療專業人員。博田國際健康管理中心對依據本文內容所做之決定不承擔任何責任。
最後審閱日期:2026 年 4 月 30 日・作者:黃柏誠醫師

