紅血球偏小等於地中海貧血?單靠傳統檢查容易漏診,3個精準檢測步驟幫你找出真正原因
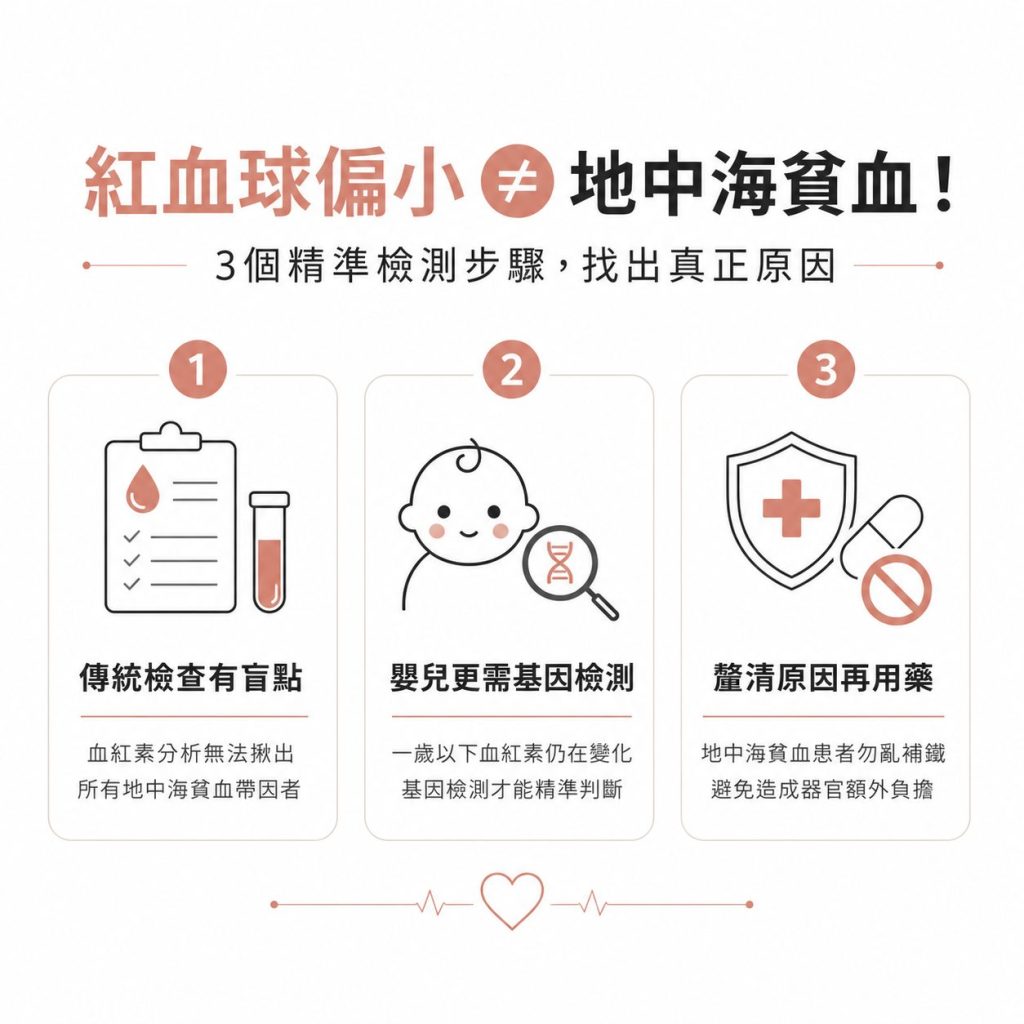
- 傳統檢查有死角:單靠血紅素分析無法揪出所有的地中海貧血,特定類型的帶因者必須透過基因檢測才能確診。
- 嬰兒判讀要小心:一歲以下的嬰兒因為血紅素還在變化,傳統檢查容易造成誤判,基因層面的檢測能提供最準確的答案。
- 不要亂補鐵劑:發現紅血球偏小請先釐清原因,地中海貧血患者千萬別把鐵劑當萬靈丹亂吃,以免對器官造成額外負擔。
地中海貧血的確診絕對不能只靠單一檢查,傳統的血紅素分析很容易漏掉隱藏的帶因者。要真正了解自己的身體狀況,必須結合基礎血液常規檢查、進階血紅素分析以及最終的基因檢測。 基因檢測才是最終的裁判,能幫助我們釐清那些傳統檢查看不出來的複雜情況,對於準備懷孕的夫妻來說更是少不了的安全防線。
陳先生上個月帶著剛懷孕的太太來診所做產前檢查,拿到報告時兩個人眉頭深鎖。抽血數據顯示他們兩人的紅血球體積都偏小,這在醫學上叫做小球性貧血。當時前一間診所的醫師看了報告,幫他們安排了最常見的傳統血紅素分析檢查。
幾天後報告出來,數值全部落在正常範圍內。陳先生開心極了,以為太太肚子裡的孩子非常安全,這一切只是一場虛驚。拿到報告的當下,很多人第一個念頭是:太好了,原來我沒有生病。
大家都希望聽到好消息,這很正常。回到我的門診後,我仔細看了他們完整的血液數據,發現事情並不單純。兩人的紅血球實在太小了,這絕對不能只用一句「沒事」來帶過。
單憑初步的血紅素分析正常,就斷定沒有地中海貧血,這在醫學上隱藏著很大的風險。背後真正的原因,往往藏在更深層的基因密碼裡,需要更精確的工具才能找出來。
如果只看表面過關的數據,可能會讓這對年輕夫妻錯過最重要的基因諮詢時機。為了保護他們未來的寶寶,我強烈建議他們進行更深入的基因抽血檢查。後來報告出爐,證實太太確實是隱藏型的帶因者,這才讓他們提早做好了完善的孕期追蹤準備。
為什麼需要提醒?
面對紅血球偏小的問題,很多民眾會覺得抽個血、驗個基本項目就足夠了。為了讓大家更容易理解為什麼單一檢查不夠,我們可以從兩個生活中的小例子來想像。
工廠與產品的比喻
想像我們的身體是一座製造紅血球的超級工廠,每天都要產出成千上萬的產品。地中海貧血就像是這座工廠的某條生產線拿到了錯誤的設計圖,導致做出來的紅血球體積特別小。常規的抽血檢查就像是站在工廠門口,計算送出來的產品大小和數量。
傳統的血紅素分析,則像是把這些產品拿來秤重分類,看看裡面裝的內容物比例對不對。有些隱藏版的生產線問題,做出來的產品雖然小,內部比例卻完全正常,傳統方法根本抓不到瑕疵。這時候就需要更進階的技術,直接走進工廠管理室去翻閱那張原始設計圖。
身分證與族譜的比喻
我們可以把傳統的血液檢查想成是查驗身分證。身分證上只能看到最基本的姓名、年紀和出生地,能提供的資訊非常有限。某些輕微的地中海貧血帶因者,他們的身分證看起來跟一般人一模一樣,完全沒有破綻。
如果我們想知道這個人到底有沒有潛在的家族遺傳體質,光看身分證絕對不夠。我們必須翻開厚厚的家族族譜,仔細追蹤每一個祖先的血脈來源。這本族譜就等於是醫學上的基因檢測,它能把最細微的變化攤在陽光下,讓我們看得清清楚楚。
研究怎麼說?
醫學上的診斷是一個嚴謹的推敲過程,不能只憑感覺。針對地中海貧血的檢驗,專家們已經整理出一套非常完整的標準流程。
第一關:從基礎抽血看出端倪
每個人到診所做的基本健康檢查,第一步一定會看血液常規數字。當報告顯示紅血球的平均體積小於標準值,同時每個紅血球攜帶的血紅素量也偏低時,我們就會提高警覺。這種情況最常出現在兩種人身上,一種是缺鐵,另一種就是地中海貧血的帶因者。
為了分辨到底是哪一種,醫師會先檢查體內的鐵質儲存量。如果鐵質庫存滿滿的,紅血球卻還是長不大,那問題肯定出在其他地方。這個階段的檢查就像是幫身體做初步的篩選,把單純營養不良的人先區分開來[1][2]。
第二關:血紅素分析的盲點
排除缺鐵的問題後,我們會進入第二階段的精細檢查,利用高階儀器來分析血紅素的種類。對於某些特定類型的地中海貧血患者,這個檢查確實能看出明顯的異常比例。就像是把一杯綜合果汁放進離心機,我們可以清楚看到不同果汁的分層狀況[3]。
傳統方法最大的盲點就在這裡,它無法應付所有情況。舉例來說,有一種叫做甲型地中海貧血的帶因者,他們的分析結果會顯示完全正常。這種人明明帶有遺傳體質,卻因為檢查工具的極限,很容易被誤判為完全健康[2]。
第三關:年齡帶來的誤判風險
小嬰兒的身體狀況和成年人截然不同,這也是診斷上的一大挑戰。如果患者是一歲以下的寶寶,他們體內的血紅素比例本來就還在變化階段。這個時期的正常範圍非常寬廣,很容易和輕度地中海貧血的數值重疊在一起[3]。
我們很難光靠傳統分析來判定寶寶到底有沒有問題。如果不小心把生病的數值當作發育中的正常現象,可能會錯失提早準備的時機。面對小嬰兒的異常數字,我們必須採取更嚴格的確認手段。
第四關:基因檢測才是最終裁判
面對前面提到的種種盲點,現代醫學給出了一個最明確的解決方案。基因檢測技術已經成為確認地中海貧血的最高標準,它能直接讀取染色體上的微小突變。不管是剛出生的嬰兒,還是檢查結果看似正常的隱藏帶因者,都逃不過這項技術的法眼[1][6]。
了解精確的基因型態,對於預測未來的健康發展幫助非常大。它能告訴我們這個突變會對身體造成多大的影響,也能讓準備懷孕的夫妻提前做好基因諮詢。這是傳統檢查完全無法做到的事情,也是保障下一代健康最關鍵的一步[4][5]。
有些人的情況更加複雜,他們身上可能同時帶有兩種不同的遺傳變異。就像是一道菜裡同時加錯了兩種調味料,面對這麼複雜的組合,常規的分析儀器會徹底當機。這時候,直接去讀取基因密碼就變成了查明真相的唯一解法[4]。
基因遺傳就像是父母各給我們一條項鍊,上面串著不同的珠子。有時候錯誤的珠子出現在同一條項鍊上,有時候分散在兩條不同的項鍊上。傳統的檢查方法只能看到整把項鍊有幾顆壞珠子,完全無法分辨它們是怎麼排列的。這個排列方式直接決定了下一代會不會發生嚴重的貧血問題,只有透過基因檢測才能把項鍊一條一條拿起來看清楚[5]。
我需要進一步處理嗎?
| 指標狀況 | 建議行動 | 適合誰 | 追蹤時間 |
|---|---|---|---|
| 紅血球偏小,且鐵質偏低 | 優先補充鐵質,改善飲食習慣 | 單純缺鐵性貧血患者 | 補充鐵劑三個月後回診抽血 |
| 紅血球偏小,鐵質正常 | 安排高階血紅素分析與基因檢測 | 疑似地中海貧血帶因者 | 報告出爐後立即回診討論 |
| 夫妻雙方紅血球皆偏小 | 強烈建議雙方進行完整基因檢測 | 準備懷孕或已懷孕的夫妻 | 孕期初期盡快完成檢查 |
| 嬰兒常規檢查發現貧血 | 直接考慮基因檢測確認突變類型 | 一歲以下疑似貧血的嬰兒 | 配合兒科醫師建議時間 |
有沒有副作用或風險?
既然基因檢測這麼厲害,那做這些檢查會不會對身體造成什麼傷害呢?不管是基礎抽血還是高階的基因分析,過程都只需要抽取少量的靜脈血。這對一般成年人來說非常安全,除了下針處可能會有輕微的瘀青之外,基本上沒有其他身體上的副作用。
心理上的壓力反而是我們在門診更常遇到的狀況。等待基因報告的過程通常需要幾個星期,這段時間會讓準爸爸準媽媽感到非常焦慮。一旦確診為帶因者,隨之而來的家族壓力與生育抉擇,往往會讓人喘不過氣來。
另外一種風險來自於錯誤的安全感,這點特別容易發生在只做傳統檢查的人身上。就像前面提到的,傳統檢查可能出現偽陰性,讓人誤以為自己完全沒有遺傳體質。這種假象會讓夫妻錯估生育風險,直到孩子出生後才發現問題,造成的遺憾遠比抽血的皮肉痛更深遠。
對於一歲以下的嬰幼兒來說,抽血的過程需要更多的耐心和技巧。家長們看著孩子挨針難免會心疼,請相信醫療團隊會盡最大的努力減輕孩子的不適。提早找出真正的原因,才能讓孩子在未來的成長道路上獲得最正確的照顧。
醫師建議怎麼做?
飲食不要盲目亂補
很多民眾一聽到貧血,直覺反應就是要多吃補血的食物,甚至跑去買高劑量的鐵劑來吞。對於地中海貧血的帶因者來說,這個觀念非常危險。你們的身體並不缺鐵,盲目補充反而會讓過多的鐵質沉積在肝臟或心臟,造成器官受損。
日常飲食維持均衡就好,不需要刻意多吃豬肝或牛肉。多攝取含有豐富葉酸和維生素的深綠色蔬菜,對紅血球的健康更有幫助。喝茶或喝咖啡的時候,盡量和正餐分開,這樣可以維持腸胃道穩定的吸收狀態。
規律生活與適度運動
輕度帶因者在平時的生活中,幾乎不會感受到任何不舒服。你們完全可以像正常人一樣運動、工作和旅行。保持充足的睡眠和規律的作息,是維持免疫力最基本的方法。
運動方面可以選擇慢跑、游泳或是騎腳踏車等有氧運動。只要注意不要在極度疲累的時候勉強自己,適度的活動可以促進血液循環。如果偶爾出現頭暈或疲倦感,坐下來休息一下就能緩解,不需要太過驚慌。
把握回診追蹤的時機
如果你已經確診為輕度帶因者,原則上不需要吃藥,只要每年定期做一次基本的血液檢查即可。這可以幫助我們掌握紅血球的變化趨勢,確保身體維持在穩定的狀態。把這件事當作每年的例行保養,輕鬆看待就好。
最重要的時機點落在準備建立家庭的時候。如果你們計畫生小孩,請務必帶著另一半一起來做婚前或孕前檢查。只要提早確認雙方的狀況,現代醫學有非常多方法可以協助你們,平安生下健康的寶寶完全不是夢想。
這是我最誠心的建議,不要害怕面對檢查數據。醫療科技的進步,就是要幫助我們避開未知的地雷,讓每一段新生命的旅程都能走得更安心。
常見誤解澄清
地中海貧血一定會遺傳給小孩,所以帶因者最好不要生?
真相:這個觀念嚇壞了很多人,事實並非如此。如果夫妻雙方只有一個人是輕度帶因者,孩子最多也只會遺傳到輕度帶因,健康狀況跟常人無異。就算雙方都是同型的帶因者,也有四分之三的機率生下沒有重度疾病的寶寶,透過專業的醫療協助就能大幅降低風險。
我的血紅素分析報告完全正常,就代表我絕對沒有地中海貧血?
真相:這正是今天這篇文章想打破的迷思。甲型地中海貧血的帶因者,常規分析報告看起來可能完美無缺。要知道自己是否真的帶有這種隱藏體質,唯一的確認方式就是進行完整的基因檢測,千萬別被表面正常的數字騙了。
得了地中海貧血就代表身體很虛弱,一輩子都要吃藥打針?
真相:醫學上會根據基因突變的程度,把疾病分成不同等級。絕大多數在健檢時發現異常的民眾,都屬於沒有症狀的輕度帶因者。你們不需要吃藥,不需要輸血,更不用把自己當成病人看待,只要正常過生活就可以了。
重點整理
- 傳統檢查有死角:單靠血紅素分析無法揪出所有的地中海貧血,特定類型的帶因者必須透過基因檢測才能確診。
- 嬰兒判讀要小心:一歲以下的嬰兒因為血紅素還在變化,傳統檢查容易造成誤判,基因層面的檢測能提供最準確的答案。
- 不要亂補鐵劑:發現紅血球偏小請先釐清原因,地中海貧血患者千萬別把鐵劑當萬靈丹亂吃,以免對器官造成額外負擔。
參考文獻
- Kattamis A, Kwiatkowski JL, Aydinok Y. Thalassaemia. Lancet (London, England). 2022;399(10343):2310-2324. DOI: 10.1016/S0140-6736(22)00536-0
- Baird DC, Batten SH, Sparks SK. Alpha- and Beta-thalassemia: Rapid Evidence Review. American Family Physician. 2022;105(3):272-280.
- Langer AL. Beta-Thalassemia. GeneReviews® [Internet]. Updated 2024 Feb 8.
- Taher AT, Musallam KM, Cappellini MD. β-Thalassemias. The New England Journal of Medicine. 2021;384(8):727-743. DOI: 10.1056/NEJMra2021838
- Long J, Yu C, Sun L, et al. Comprehensive Analysis of Thalassemia Alleles (CATSA) Based on Third-Generation Sequencing Is a Comprehensive and Accurate Approach for Neonatal Thalassemia Screening. Clinica Chimica Acta; International Journal of Clinical Chemistry. 2024;560:119749. DOI: 10.1016/j.cca.2024.119749
- Hussein N, Henneman L, Kai J, Qureshi N. Preconception Risk Assessment for Thalassaemia, Sickle Cell Disease, Cystic Fibrosis and Tay-Sachs Disease. The Cochrane Database of Systematic Reviews. 2021;10:CD010849. DOI: 10.1002/14651858.CD010849.pub4
醫療免責聲明
本文內容僅供衛教參考,不構成個人醫療建議、診斷或治療方案。任何健康問題請諮詢您的主治醫師或合格醫療專業人員。博田國際健康管理中心對依據本文內容所做之決定不承擔任何責任。
最後審閱日期:2026 年 5 月 2 日・作者:黃柏誠醫師

