健檢報告 UACR 尿蛋白數值大於 30 異常?別慌,看懂早期腎功能指標與 3 招逆轉方法
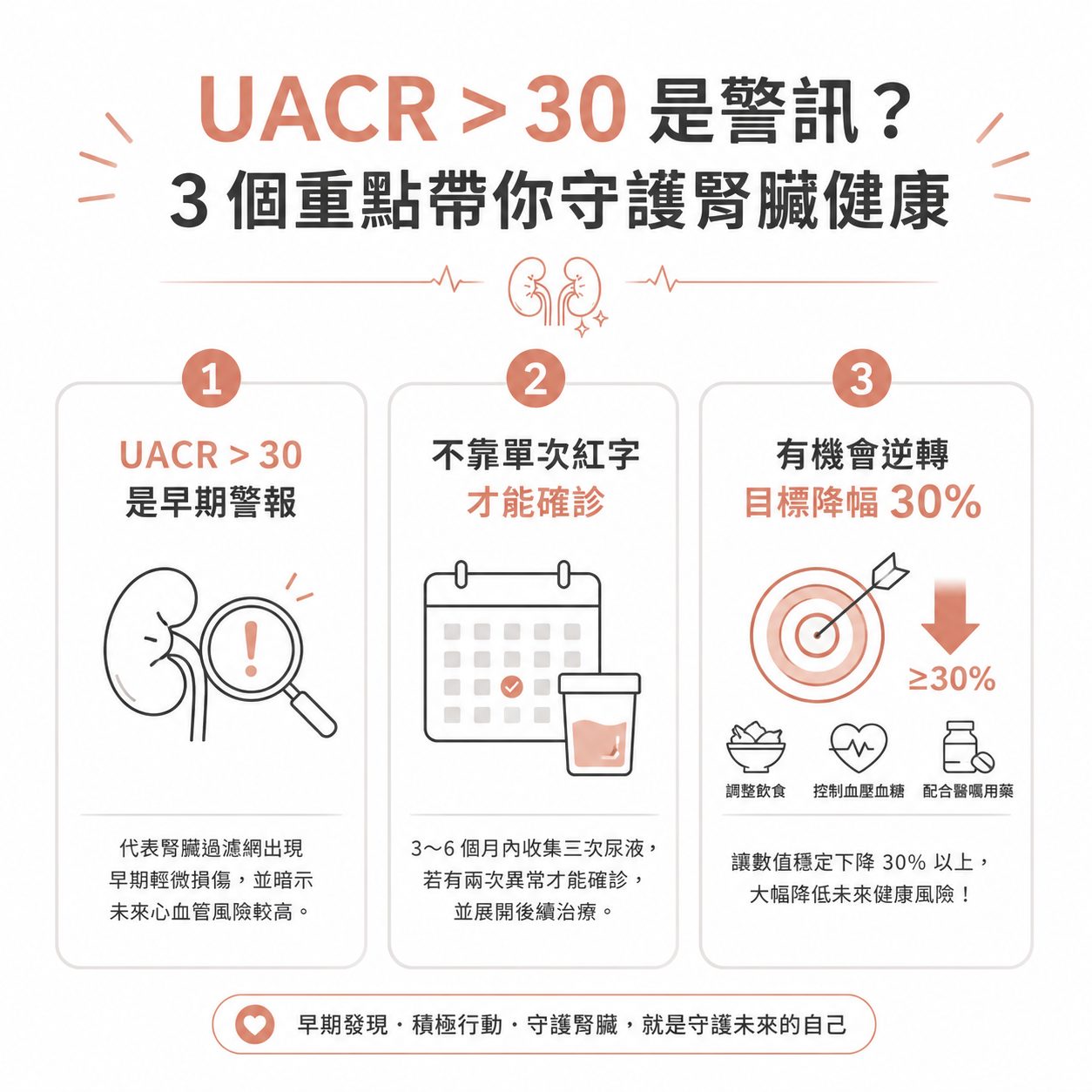
- UACR > 30 是早期警報:尿液微量白蛋白與肌酸酐比值大於 30,代表腎臟過濾網出現早期輕微損傷,同時也暗示著未來發生心血管疾病的機率較高,是一個非常重要的健康預警信號。
- 不靠單次紅字確診:因為發燒、劇烈運動或生理期都會干擾結果。必須在 3 到 6 個月內收集三次尿液,若有兩次異常才能確診,並展開後續治療。
- 有機會逆轉,目標降幅 30%:透過調整飲食習慣、控制好血壓與血糖,並配合醫師使用具有保護腎臟效果的特定藥物,目標是讓數值穩定下降 30% 以上,就能大幅降低未來的健康風險。
剛拿到體檢報告,發現 UACR 數值超過 30,代表腎臟的過濾網出現了微小的漏洞,讓不該漏出的蛋白質跑到尿液裡了。這其實是一個非常早就發出的健康警報,能幫我們提早揪出潛在的腎臟與心血管危機。只要透過正確的飲食調整、控制血壓與血糖,配合醫師的專屬藥物治療,這個紅字是很有機會逆轉的,千萬別因為一時恐慌而逃避追蹤。
拆開剛寄來的健康檢查報告,密密麻麻的數字讓人眼花撩亂。翻到尿液檢查那一頁,赫然發現有一個項目旁邊標註了紅色的異常記號。這個項目叫做 UACR 尿液微量白蛋白與肌酸酐比值(也就是我們常說的早期腎損傷指標)。看著旁邊寫著「正常值小於 30」,而自己的數字可能跑到了 40、80 甚至 100 多,很多人的心跳會瞬間漏掉一拍。
腦海裡立刻浮現各種嚇人的畫面,擔心自己的腎臟是不是壞掉了,甚至害怕以後要面臨洗腎的命運。人在面對不懂的醫學名詞時,恐懼感總是會被無限放大。其實,這份報告並不是一張判決書。
從家庭醫師的角度來看,能在這個階段發現紅字,反而是一件值得慶幸的事。這個數字就像是身體儀表板上剛亮起的黃燈,提醒我們引擎需要保養了。它給了我們非常充裕的時間去修復和調整。這個指標會精準測量尿液中白蛋白的排泄量,是診斷慢性腎臟病、評估心血管風險以及追蹤治療效果的關鍵工具。它是透過單次尿液樣本來測量,單位通常用 mg/g 來表示。了解它背後的運作方式,我們才能真正把心安定下來,穩健地展開下一步的保健行動。
這個指標到底在檢查什麼?
我們身體裡的各種機制都非常精密。要搞懂這個漏漏長的醫學名詞,我們可以把腎臟想像成一台超高效能的淨水器。
濾紙與咖啡渣的過濾遊戲
想像我們的腎臟是一張非常精密的咖啡濾紙,而全身的血液就像是剛泡好的咖啡。血液中有很多有毒的廢物,同時也有非常珍貴的營養素,例如「白蛋白」。白蛋白負責維持血管內的壓力,也幫忙運送很多重要的物質。
在健康的情況下,這張腎臟濾紙的孔洞非常細小,剛好可以讓水分和有毒廢物通過變成尿液排出去,同時把大顆粒的白蛋白牢牢擋在血液裡。這就像濾紙能讓咖啡液流過,卻能完美擋住咖啡渣一樣。
可是,當血壓太高、血糖控制不好,或是身體長期處於發炎狀態時,這張濾紙的孔洞就會開始變大、受損。這時候,原本應該留在血液裡的小分子白蛋白,就會悄悄鑽過漏洞,跟著尿液流出體外。這個現象,就是我們在報告上看到的數值異常。這個指標之所以敏銳,是因為它在腎臟整體過濾功能(eGFR)還沒有下降之前,就能提早抓到微小的損壞。
水量與甜度比例的測量智慧
你可能會疑惑,為什麼不直接量尿液裡有多少蛋白質就好了,還要加上一個「肌酸酐」來計算比值呢?這其實充滿了科學的巧思。
想像我們在測量一杯糖水的甜度。如果你今天喝了很多水,尿液變得很淡,這時候直接測量裡面的蛋白質,數字看起來會很低。反過來說,如果你一整天都沒喝水,尿液非常濃縮,測出來的蛋白質濃度就會飆高。這會讓醫師很難判斷,到底是真的漏出很多蛋白質,還是單純因為水分多寡造成的誤差。單獨測量白蛋白濃度很容易因為身體水分狀態的不同,產生偽陽性或偽陰性的結果。
為了克服這個問題,我們需要一個穩定的參考基準。肌酸酐是肌肉活動後產生的一種代謝廢物,它每天排到尿液裡的速度是非常穩定的。把白蛋白除以肌酸酐,就像是在一個波動的水池裡插上一根定海神針,校正了尿液濃縮或稀釋造成的影響。這種比值測量法,讓民眾只要隨機留一次尿液就能精準檢測,不需要辛苦地收集一整天 24 小時的尿液,在臨床上方便很多,準確度也非常高。
為什麼數值會亮紅燈?研究怎麼說?
看到紅字,先深呼吸。造成數字異常的原因非常多,有些是長期的隱憂,有些則只是短暫的假警報。
暫時性的假警報與生理波動
我們的身體會隨著每天的作息產生變化。有時候尿液檢測出現紅字,純粹是因為前一天的某些特殊狀況干擾了結果。醫學研究指出,在過去 24 小時內做過劇烈運動,或者身體剛好有感染、發燒、全身性發炎,都會讓數值暫時升高。
除此之外,泌尿道感染、心力衰竭、短暫的血糖飆高,甚至是女性剛好在生理期間,都有可能造成這個檢驗項目出現偽陽性。高血壓如果剛好在那幾天控制得極度不理想,也會產生影響。
因為這個數值在同一個人身上的測量誤差可能會超過 20%,所以醫師絕對不會只看一次的數字就下定論。為了確認是不是真的有中度或重度的微量白蛋白尿,我們通常會在 3 到 6 個月內收集三次尿液,如果其中有兩次是不正常的,才會正式確診。
慢性病帶來的長期血管壓力
如果排除了暫時性的因素,我們就要正視身體發出的警告了。糖尿病和高血壓是傷害腎臟濾紙最常見的兩大元兇。血液裡過高的糖分,就像是帶有稜角的玻璃渣,每天不斷摩擦、破壞微血管。而過高的血壓,則像是過強的水柱,每天強力衝擊著脆弱的過濾網。
基於這樣的風險,醫學界有明確的篩檢建議。如果是罹患第一型糖尿病超過五年的病友,或者是任何第二型糖尿病的患者,無論目前接受什麼治療,每年都必須定期篩檢這個指標。對於已經確診慢性腎臟病的人,醫師會根據疾病的嚴重程度,安排每年 1 到 4 次的追蹤。
此外,如果本身有高血壓、心血管疾病、肥胖問題、家族裡有人得過慢性腎臟病,或是年紀已經超過 60 歲,這些都是高風險族群,必須特別留意這個數字的變化。
尿液濃度與肌肉量的隱藏變數
判讀這份報告時,還有一個小細節需要特別留意。剛剛提到肌酸酐能幫助校正水分的影響,但它依然不是完美的。當我們的尿液過度稀釋(尿比重很低)時,可能會高估了實際每天流失的蛋白質數量。相對地,如果尿液過度濃縮,就可能會低估了嚴重程度。肌酸酐比值可以減輕水分造成的誤差,卻無法百分之百消除這個問題。
另外,由於肌酸酐來自肌肉,這項檢測在肌肉量極低的人(例如長期臥床的長者、截肢患者或是身體極度虛弱的人)身上,會因為排出的肌酸酐太少,導致比值算出來偏高,高估了白蛋白流失的狀況。如果是肌肉量極大、每天排出超多肌酸酐的人,則可能會低估了真實的受損程度。這些都是醫師在看報告時會全盤考量的細節。
我需要進一步處理嗎?
了解原因後,我們把焦點拉回數字本身。請對照您的健檢報告,看看落在哪一個區間。
| 數值範圍 (狀況) | 嚴重程度 | 建議行動 | 追蹤時間 |
|---|---|---|---|
| 小於 30 mg/g (A1:正常或輕微增加) | 正常範圍。但這個數值是連續性的,就算在正常範圍內,數字越高,腎臟與心血管的風險依然會跟著微幅上升。 | 保持良好的生活習慣,控制體重。若有三高問題需持續穩定控制。 | 每年例行性健康檢查時追蹤即可。 |
| 30-299 mg/g (A2:中度增加) | 腎臟已經出現早期損傷。如果這個數字持續大於 30 超過三個月,在醫學上就會定義為慢性腎臟病。 | 必須帶著報告前往家醫科或腎臟科就診。醫師會評估是否需要調整血壓或血糖藥物,減輕腎臟負擔。 | 如果腎絲球過濾率 (eGFR) 小於 60,或者白蛋白數值大於 30,且合併有糖尿病與高血壓,建議每 6 個月就要重新檢測一次。 |
| 大於等於 300 mg/g (A3:重度增加) | 腎臟過濾網的損壞已經相當明顯,流失的蛋白質較多,必須積極介入治療。 | 立即就醫。除了生活調整,通常需要強化的藥物組合來保護腎臟,延緩功能退化。 | 依照主治醫師指示,可能每 3 個月就需要密切監測。 |
數字異常,會變成癌症或衰竭嗎?
很多民眾在診間坐下來的第一句話就是:「醫生,我這個數字紅字,以後是不是會尿毒症?是不是長腫瘤?」
我們必須把事實說清楚。這個尿液指標異常,跟腎臟長出惡性腫瘤(癌症)完全是兩碼子事,不需要自己嚇自己。不過,它確實是一個預測未來健康走向的重要天氣預報。
醫學界發現,這個數值不只反映腎臟的健康,更是心血管風險的超強預測指標。無論病患有沒有糖尿病、高血壓,或者腎功能有沒有下降,這個數值都能獨立預測未來發生心血管事件和死亡的機率。即使只是落在 A2 區間(30-299 mg/g)這種中度增加的狀態,發生心肌梗塞、中風、心血管死亡和心臟衰竭的風險都會顯著提高。
在腎臟本身的進展上,較高的白蛋白數值,預示著腎功能衰退的速度會加快,未來走向末期腎病變的機率也比較高。特別要注意的是,在評估腎臟衰竭風險時,這項白蛋白比值會比單純驗總蛋白質比值來得更準確,尤其在數值偏高的病患身上更明顯。
綜合來看,我們現在常常把整體腎功能(eGFR)和這個尿液比值放在一起評估。即使你的整體腎功能看起來還很棒,大於 60,但只要尿液裡的白蛋白呈現中度或重度增加,未來面臨不良健康事件的風險就會比別人高。這表示我們得提早拉起防線,而不是等到整體功能垮了才來救。
醫師建議的逆轉對策
面對亮起的紅燈,我們手邊有很多強而有力的工具可以把數字降下來。治療的終極目標,是希望讓這個異常的數值從原本的基準點,穩定下降 30% 以上。研究證實,只要能達到這個降幅,就能大幅減少未來發生心臟和腎臟病變的危險。如果可以的話,我們最希望一路把數字降回 30 mg/g 以下的正常範圍。
藥物治療的防護罩
現代醫學有非常好的武器可以保護腎臟。當確定有微量白蛋白漏出時,醫師會根據狀況開立特定的藥物。對於有高血壓合併白蛋白流失的患者,第一線的選擇通常是血管張力素轉化酶抑制劑(ACEi)或血管張力素受體阻斷劑(ARB)。這類藥物不只能降血壓,還能精準降低腎臟內部的壓力,把過濾網上的破洞稍微「縮緊」,減少蛋白質漏出。
另外,近年來非常熱門的 SGLT2 抑制劑,以及另一種叫做 Finerenone 的非類固醇礦物皮質素受體拮抗劑,也都被證實能有效減少白蛋白漏出,保護腎臟功能。除了這些直接護腎的藥物,把血糖和血壓控制在最佳狀態,更是所有治療的根本基石。只要確認數值異常,後續的重複抽血與驗尿,都能幫助醫師隨時調整藥物劑量、更換種類,或者搭配新的療法。
飲食紅綠燈與作息調整
保護腎臟不能只靠吞藥,每天吃進肚子裡的東西同樣關鍵。
- 綠燈行為(多做無妨):保持規律作息,每天睡飽 7 到 8 小時,讓身體有時間自我修復。選擇優質蛋白質(如魚肉、豆腐、雞肉),並維持穩定的有氧運動習慣,這能幫助改善胰島素阻抗,讓血管更有彈性。
- 黃燈行為(謹慎控制):喝水量要適中。雖然多喝水對身體好,但不需要為了「沖淡」尿液數值而狂灌水。水分攝取請依照自己的體重和流汗程度,保持尿液呈現淡淡的微黃色即可。
- 紅燈行為(絕對要避開):重鹹的食物是腎臟的隱形殺手。加工肉品、罐頭、過多的醬汁都會讓血壓升高,加重過濾網的負擔。另外,也要絕對避免自行購買來路不明的偏方或草藥,那些東西往往含有重金屬,會直接把腎臟徹底打壞。
常見誤解澄清
迷思一:我最近上廁所尿液裡面都有很多泡泡,是不是代表我的白蛋白數值一定很高、腎臟壞掉了?
真相:泡泡尿確實是蛋白質流失的一個可能徵兆,但很多時候,尿急、站得比較高、或者馬桶裡有清潔劑,都會產生大量泡泡。如果健檢時用最簡單的尿液試紙驗出蛋白質陽性反應,一定還要再去實驗室做這種精確的定量比值檢測來確認。因為一般的試紙敏感度不夠高,而且缺乏標準化,很容易漏看早期問題,或者製造無謂的恐慌。如果真的只有傳統的尿蛋白檢測數據,雖然有經過驗證的數學公式可以換算成這次討論的白蛋白比值來做初步評估,但直接抽空去測量精準的白蛋白比值,永遠是醫師最推薦的做法。
迷思二:只要我抽血驗肌酸酐(Creatinine)數字正常,是不是就不用管這個尿液的紅字了?
真相:抽血驗的肌酸酐,代表的是腎臟「整體」的排毒能力。當抽血數字開始變差時,通常腎臟已經損失了一半以上的戰鬥力。而尿液裡的微量白蛋白,則是超前部署的偵察兵。只要尿液出現紅字,就代表血管內皮已經開始受傷發炎了。這時候及早處理,完全來得及阻止後續的整體功能退化。
迷思三:醫師,這個數值太容易受到喝水影響了,只要我驗尿前一天狂喝水,數值就會變漂亮對不對?
真相:在解讀這份報告時,醫師確實會留意極端的狀況。如果尿液樣本實在太稀(尿液中的肌酸酐小於 38.8 mg/dL),或者太濃稠(肌酸酐大於 61.5 mg/dL),都會影響判讀的準確性。然而,這項檢測最厲害的地方,就是它會自動用肌酸酐來做比例校正。也就是說,不管你喝多喝少,算出來的「比值」是不太會騙人的。與其想辦法用喝水來美化數字,不如好好面對它,找出背後的血壓或血糖問題。
重點整理
- UACR > 30 是早期警報:尿液微量白蛋白與肌酸酐比值大於 30,代表腎臟過濾網出現早期輕微損傷,同時也暗示著未來發生心血管疾病的機率較高,是一個非常重要的健康預警信號。
- 不靠單次紅字確診:因為發燒、劇烈運動或生理期都會干擾結果。必須在 3 到 6 個月內收集三次尿液,若有兩次異常才能確診,並展開後續治療。
- 有機會逆轉,目標降幅 30%:透過調整飲食習慣、控制好血壓與血糖,並配合醫師使用具有保護腎臟效果的特定藥物,目標是讓數值穩定下降 30% 以上,就能大幅降低未來的健康風險。
參考文獻
- American Diabetes Association Professional Practice Committee for Diabetes*. Chronic Kidney Disease and Risk Management: Standards of Care in Diabetes-2026. Diabetes Care. 2026;49(Supplement_1):S246-S260. DOI: 10.2337/dc26-S011
- Sacks DB, Arnold M, Bakris GL, et al. Guidelines and Recommendations for Laboratory Analysis in the Diagnosis and Management of Diabetes Mellitus. Diabetes Care. 2023;46(10):e151-e199. DOI: 10.2337/dci23-0036
- Khan MS, Shahid I, Anker SD, et al. Albuminuria and Heart Failure: JACC State-of-the-Art Review. Journal of the American College of Cardiology. 2023;81(3):270-282. DOI: 10.1016/j.jacc.2022.10.028
- Iskandar Idris, Rudy Bilous, Richard Donnelly. Diabetic nephropathy. Chapter 16.
- de Boer IH, Khunti K, Sadusky T, et al. Diabetes Management in Chronic Kidney Disease: A consensus Report by the American Diabetes Association (ADA) and Kidney Disease: Improving Global Outcomes (KDIGO). Kidney International. 2022;102(5):974-989. DOI: 10.1016/j.kint.2022.08.012
- Herrington WG, Judge PK, Grams ME, Wanner C. Chronic Kidney Disease. Lancet (London, England). 2026;407(10523):90-104. DOI: 10.1016/S0140-6736(25)01942-7
- Kidney Disease: Improving Global Outcomes (KDIGO). KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International. 2024;105(4S):S117-S314. DOI: 10.1016/j.kint.2023.10.018
- Chen TK, Knicely DH, Grams ME. Chronic Kidney Disease Diagnosis and Management: A Review. JAMA. 2019;322(13):1294-1304. DOI: 10.1001/jama.2019.14745
- Goodbred AJ, Langan RC. Chronic Kidney Disease: Prevention, Diagnosis, and Treatment. American Family Physician. 2023;108(6):554-561.
- Webster AC, Nagler EV, Morton RL, Masson P. Chronic Kidney Disease. Lancet (London, England). 2017;389(10075):1238-1252. DOI: 10.1016/S0140-6736(16)32064-5
- Yang CY, Chen FA, Chen CF, et al. Diagnostic Accuracy of Urine Protein/Creatinine Ratio Is Influenced by Urine Concentration. PloS One. 2015;10(9):e0137460. DOI: 10.1371/journal.pone.0137460
- Kramer HJ, Bakris GL. The Urinary Albumin-to-Creatinine Ratio Can Direct Personalized Prevention and Treatment for Cardiovascular and Chronic Kidney Disease. Journal of Internal Medicine. 2026. DOI: 10.1111/joim.70066
- Khan SS, Coresh J, Pencina MJ, et al. Novel Prediction Equations for Absolute Risk Assessment of Total Cardiovascular Disease Incorporating Cardiovascular-Kidney-Metabolic Health: A Scientific Statement From the American Heart Association. Circulation. 2023;148(24):1982-2004. DOI: 10.1161/CIR.0000000000001191
- Claudel SE, Verma A. Albuminuria in Cardiovascular, Kidney, and Metabolic Disorders: A State-of-the-Art Review. Circulation. 2025;151(10):716-732. DOI: 10.1161/CIRCULATIONAHA.124.071079
- Grams ME, Coresh J, Matsushita K, et al. Estimated Glomerular Filtration Rate, Albuminuria, and Adverse Outcomes: An Individual-Participant Data Meta-Analysis. JAMA. 2023;330(13):1266-1277. DOI: 10.1001/jama.2023.17002
- Parveen S, Malmborg M, Arulmurugananthavadivel A, et al. Albuminuria in Type 2 Diabetes and Risk of Cardiorenal Outcomes. JACC. Advances. 2025;4(11 Pt 1):102254. DOI: 10.1016/j.jacadv.2025.102254
- Heerspink HJL, Grams ME, Sang Y, et al. Proteinuria or Albuminuria as Markers of Kidney and Cardiovascular Disease Risk : An Individual Patient-Level Meta-Analysis. Annals of Internal Medicine. 2025. DOI: 10.7326/ANNALS-25-02117
- Sumida K, Nadkarni GN, Grams ME, et al. Conversion of Urine Protein-Creatinine Ratio or Urine Dipstick Protein to Urine Albumin-Creatinine Ratio for Use in Chronic Kidney Disease Screening and Prognosis : An Individual Participant-Based Meta-Analysis. Annals of Internal Medicine. 2020;173(6):426-435. DOI: 10.7326/M20-0529
醫療免責聲明
本文內容僅供衛教參考,不構成個人醫療建議、診斷或治療方案。任何健康問題請諮詢您的主治醫師或合格醫療專業人員。博田國際健康管理中心對依據本文內容所做之決定不承擔任何責任。
最後審閱日期:2026 年 4 月 30 日・作者:黃柏誠醫師

